Richtlijn: Vroeg en/of small voor gestational age (SGA) geboren kinderen (2013)
Onderbouwing
Uitgangsvragen
- Gevolgen kinderen: welke lichamelijke, mentale en psychosociale gevolgen kunnen er zijn voor te vroeg en/of SGA geboren kinderen en wat zijn de risicofactoren voor het ontstaan van deze gevolgen?
- Gevolgen ouders: welke gevolgen van een te vroege en/of SGA geboorte kunnen er zijn voor de ouders en andere gezinsleden, wat zijn de risicofactoren voor het ontstaan van deze gevolgen en hoe kunnen deze gevolgen gesignaleerd worden?
Vroegsignalering en doorverwijzing/interventies
- Vroegsignalering: Welke signaleringsinstrumenten kunnen ingezet worden voor een tijdige herkenning van gevolgen van een te vroege en/of SGA geboorte? Hoe dienen deze instrumenten toegepast te worden bij deze specifieke groep kinderen?
- Interventies en doorverwijzing: Welke effectieve maatregelen en interventies/ behandelingen kunnen ingezet worden om negatieve gevolgen voor te vroeg en/of SGA geboren kinderen te voorkomen of te beperken? Zijn er ongewenste effecten, bijwerkingen of risico’s die kunnen optreden als gevolg van interventies?
- Sub-uitgangsvraag t.a.v. ondersteuning ouders: hoe kunnen ouders optimaal en eenduidig ondersteund worden bij de zorg voor hun te vroeg en/of SGA geboren kind?
Correctie onderzoeksleeftijd voor vroeggeboorte
| Niveau van bewijs | Conclusie correctie onderzoeksleeftijd voor vroeggeboorte | Literatuur |
| Niveau 3 | Correctie van de onderzoeksleeftijd voor vroeggeboorte bij het onderzoek van de ontwikkeling geschiedt in de pediatrische praktijk meestal tot een gecorrigeerde leeftijd van 24 maanden, echter dit komt niet eenduidig naar voren uit de beschreven literatuur. In de literatuur wordt geadviseerd de ontwikkeling langdurig te volgen tot de schoolleeftijd en de onderzoeksleeftijd te corrigeren voor de mate van prematuriteit. | B Houtzager, 2010 C Wilson, 2004 |
De ervaring van de werkgroep is dat bij onderzoek van de cognitieve, motorische, neuromotorische, neurosensorische en spraak- en taalontwikkeling en van de groei van te vroeg of SGA geboren kinderen momenteel niet eenduidig gecorrigeerd wordt voor de mate van vroeggeboorte. Bij het corrigeren van meetresultaten voor vroeggeboorte moet de kalenderleeftijd van het kind gecorrigeerd worden voor de mate van vroeggeboorte, met andere woorden er moet gerekend worden vanaf de uitgerekende datum (gecorrigeerde onderzoeksleeftijd) en niet vanaf de datum vanaf geboorte (kalenderleeftijd). De gecorrigeerde leeftijd kan zowel gebruikt worden bij het vergelijken van de uitslag met normgegevens als bij het selecteren van de leeftijdset met items die afgenomen worden, bij bijvoorbeeld ontwikkelingstesten.
Literatuur over de correctie van de onderzoeksleeftijd voor vroeggeboorte
Een artikel met een literatuuroverzicht en expert opinion door Wilson en Cradock uit 2004 over de correctie van de leeftijd voor vroeggeboorte bij het afnemen van ontwikkelingstesten (Wilson et al., 2004) laat zien dat correctie van de onderzoeksleeftijd voor de prematuriteit in de pediatrische praktijk meestal tot 24 maanden, gecorrigeerde leeftijd, geschiedt. Dit staat ook beschreven in de handleiding van de ontwikkelingstest BSID-IINL (Bayley Scales of Infant Development, ook in Nederland veel gebruikt, bijvoorbeeld bij de follow-up van kinderen geboren na een zwangerschap van minder na 30 of 32 weken in de academische ziekenhuizen volgens het LNF-protocol). Echter deze grens voor het corrigeren van de onderzoeksleeftijd voor vroeggeboorte komt niet eenduidig naar voren uit de beschreven literatuur. Correctie voorkomt onnodig doorverwijzen en angst bij ouders in het geval van een catch-up/inhaalgroei in de eerste levensjaren (zoals bij enkele studies gevonden). Een recent Nederlands onderzoek bij 146 extreem te vroeg geboren kinderen (gemiddelde zwangerschapsduur 28 weken) liet op een (gecorrigeerde) leeftijd van tussen de 24 en 36 maanden een verbeterde ontwikkeling zien (met 6-7 punten op de Bayley-ontwikkelingstest). De auteurs pleiten voor het langdurig volgen van de ontwikkeling tot de schoolleeftijd en het corrigeren van de onderzoeksleeftijd voor de mate van prematuriteit na de 2-jarige leeftijd en in elk geval goed te documenteren of, en tot wanneer, gecorrigeerd is (Houtzager et al., 2010).
De werkgroep adviseert om bij de mentale en motorische ontwikkeling uit te gaan van de gecorrigeerde leeftijd tot de leeftijd van 24 maanden. Binnen dit thema volgen subonderdelen met een advisering per aandachtsgebied, omdat de correctie voor vroeggeboorte enigszins verschilt per test en aandachtsgebied. Ook bij bijvoorbeeld de eetontwikkeling dient men de leeftijd tot in elk geval 12 maanden te corrigeren voor de mate van vroeggeboorte. Voedingsadviezen gebaseerd op de gecorrigeerde leeftijd staan verderop in dit hoofdstuk beschreven. Indien er valide speciale instrumenten beschikbaar zijn voor te vroeg geboren kinderen, zoals de ‘groeicurves bij vroeggeboorte’, dan kunnen deze gebruikt worden. In elk geval dient goed gedocumenteerd te worden welke instrumenten er gebruikt zijn, of gecorrigeerd is voor vroeggeboorte en, zo ja, tot welke leeftijd.
Correctie voor vroeggeboorte bij het Van Wiechenonderzoek
Ook bij het interpreteren van de resultaten van het Van Wiechenonderzoek dient men rekening te houden met de mate van vroeggeboorte. In het handboek ‘Ontwikkelingsonderzoek in de jeugdgezondheidszorg’ (Laurent de Angulo et al., 2008) staat dat men bij het ontwikkelingsonderzoek volgens Van Wiechen bij te vroeg geboren kinderen (pagina 90) het beste de kenmerken kan afnemen behorend bij de kalenderleeftijd (dat wil zeggen: ongecorrigeerd voor vroeggeboorte) en bij negatieve scores terug moet gaan naar de onderzoekskenmerken die horen bij de gecorrigeerde leeftijd. De negatief gescoorde kenmerken moeten bij een volgend contactmoment nogmaals worden afgenomen.
Het argument voor deze werkwijze is dat de ontwikkeling van prematuren op de diverse gebieden anders verloopt en op deze manier kan men de hele range bij het Van Wiechenonderzoek (dus over een groter gebied) meenemen waarop een mogelijke achterstand gesignaleerd kan worden. Daarnaast gaat het Van Wiechenonderzoek uit van P90 en zijn er geen normwaarden van te vroeg geboren kinderen beschikbaar. Dit betekent dat bij de interpretatie wel rekening dient gehouden te worden met de mate van vroeggeboorte. Men dient primair van de gecorrigeerde leeftijd uit te gaan bij het beoordelen van de ontwikkeling. Communiceren hierover met de ouders is van groot belang; aan de ouders moet worden uitgelegd dat rekening gehouden wordt met de (mate van) vroeggeboorte.
Belangrijk is ook dat kinderarts en jeugdarts van elkaars manier van werken op de hoogte zijn en elkaar daarin steunen. Immers, bij de vervolgafspraken in het ziekenhuis worden (vooral bij zeer te vroeg geboren kinderen) ook vaak ontwikkelingstesten, zoals de BSID-II-NL (Bayley-ontwikkelingsschalen), afgenomen. Kleine verschillen in uitkomsten kunnen verwarring en onrust veroorzaken bij de ouders.
Concluderend wordt geadviseerd het Van Wiechenonderzoek te interpreteren op basis van de gecorrigeerde leeftijd, maar in te vullen op de kalenderleeftijd (dus ongecorrigeerd). Er dient verder onderzoek gedaan te worden naar het afnemen van het Van Wiechenonderzoek bij vroeggeboorte (zie ook Aanbevelingen voor de toekomst). Het bovenstaande is geschreven in overleg met de Adviescommissie Ontwikkelingsonderzoek (NCJ) en de landelijke instructeurs Van Wiechenonderzoek (NCJ).
Randvoorwaarde correctie leeftijd binnen digitale systemen JGZ
Binnen de digitale dossiers die door de JGZ gebruikt worden dient het vastleggen van deze gedifferentieerde beoordeling, waarbij uitgegaan wordt van de gecorrigeerde onderzoeksleeftijd, mogelijk te zijn. Of dienen speciale instrumenten voor te vroeg geboren kinderen, zoals de ‘groeicurves bij vroeggeboorte’, ingebouwd te kunnen worden.
|
Correctie onderzoeksleeftijd voor vroeggeboorte (alle kinderen < 37 weken) |
||
|
Gebied |
Gebied Correctie |
|
|
Tot en met gecorrigeerde leeftijd van 24 maanden |
Lengtegroei*, gewicht, hoofdomtrek, mentale, motorische en spraak- en taalontwikkeling. |
Ja. Ga uit van de gecorrigeerde leeftijd (de leeftijd berekend vanaf de uitgerekende datum), niet van de kalenderleeftijd. |
|
Na gecorrigeerde leeftijd van 24 maanden |
Mentale, motorische en spraak- en taalontwikkeling |
Nee. Ga uit van de kalenderleeftijd; bij een vertraagde ontwikkeling ook de gecorrigeerde leeftijd in het eindoordeel betrekken. |
|
Na gecorrigeerde leeftijd van 24 maanden |
Lengtegroei*, gewicht, hoofdomtrek. |
Ja. Ga uit van de gecorrigeerde leeftijd tot 5 jaar. |
* Groei kan worden beoordeeld met de nieuw ontwikkelde UMCG/TNO-prematurendiagrammen (www.tno.nl/groei) of met de standaard groeicurves op basis van gecorrigeerde leeftijd (zie ook Fysiek functioneren, Groeiachterstand in dit thema).
Mentaal functioneren
| Niveau van bewijs | Conclusie cognitief/mentaal functioneren en schoolproblemen | Literatuur |
| Niveau 1 | Te vroeg of SGA geboren kinderen ondervinden gevolgen op het gebied van cognitief/mentaal functioneren, variërend van een mild verlaagd IQ tot mentale retardatie, meer schoolproblemen en een verhoogde noodzaak tot speciaal basisen/ of voortgezet onderwijs. |
A1 Milligan, 2010; Aarnoudse-Moens, 2009 A2 Stoelhorst, 2003; Anderson, 2003; Breslau, 2001; Breslau, 2004; Rijken, 2003 B Van Baar, 2009 ; Caravale, 2005 D Johnson, 2007 |
| Niveau 1 | De kans op IQ-/ontwikkelingsproblemen is groter en deze problemen zijn ernstiger naarmate de zwangerschapsduur korter en/of het geboortegewicht lager is. De problemen komen duidelijker naar voren tijdens de schoolleeftijd. Daarnaast is er een samenhang met ouderrisicofactoren (lagere sociaal-economische status en minder stimulerende of juist indringende ouder-kindinteractie/emotionele verwaarlozing) en kindrisicofactoren (zoals meer hersenschade of andere problematiek tijdens de neonatale periode en mannelijk geslacht van het kind). |
A2 Mikkola, 2005; Wang, 2008; Strathearn, 2001 B Feldman, 2006 D Johnson, 2007 |
| Niveau van bewijs | Conclusie spraak- en taalproblemen | Literatuur |
| Niveau 1 | Er zijn negatieve gevolgen voor de spraak- en taalontwikkeling van kinderen die te vroeg en/of SGA geboren zijn. Dit hangt samen met de mate van vroeg- en/of SGA-geboorte, cerebrale afwijkingen en met een lage SES van ouders. |
A1 Milligan, 2010 A2 Woodward, 2009; Luu, 2009 B Stolt, 2009 |
| Niveau van bewijs | Conclusie vroegsignalering mentaal functioneren | Literatuur |
| Niveau 2 | Het Van Wiechenonderzoek waarmee reeds op diverse JGZ-contactmomenten naar de brede ontwikkeling gekeken wordt, lijkt goed toepasbaar bij te vroeg of SGA geboren kinderen. |
B Jacobusse, 2008; Hafkamp-de Groen, 2009 D Laurent de Angulo, 2008 |
| Niveau 2 |
De ASQ-48-vragenlijst voor ouders is geschikt om een ontwikkelingsachterstand te signaleren voor de start van het basisonderwijs en richting te geven aan verder ontwikkelingsonderzoek. |
B Skellern, 2001; Kerstjens, 2009 |
| Niveau van bewijs | Conclusie vroegsignalering spraak- en taalproblemen | Literatuur |
| Niveau 2 |
De JGZ test met behulp van het Van Wiechenonderzoek voldoende op spraak- en taalproblemen. Ook de ASQ-vragenlijst besteedt aandacht aan de spraak- en taalontwikkeling, maar blijkt onvoldoende gevalideerd in Nederland. |
A2 Kerstjens, 2009 D Mening van de werkgroep en expert opinion |
Basiskennis mentaal functioneren
Achterstand in mentaal/cognitief functioneren
Bij alle studies die zijn meegenomen in de review naar Europese cohortonderzoeken van te vroeg geboren kinderen (Milligan, 2010) kwam naar voren dat cognitieve achterstand beter zichtbaar werd met het toenemen van de leeftijd en bij extremere vroeggeboorte. Het EPICure-onderzoek in de UK (zwangerschapsduur < 26 weken) liet zien dat extreem te vroeg geboren kinderen op 11-jarige leeftijd significant lager scoorden op cognitie, rekenen en lezen in vergelijking met klasgenoten en dat zij tweemaal zo vaak speciaal onderwijs nodig hadden (Milligan, 2010). Het Nederlandse POPS-onderzoek bij te vroeg geboren kinderen uit 1983 liet zien dat op 19-jarige leeftijd 12,6% een cognitieve of neurosensorische (gehoor, visus of neuromotorisch) beperking had. De werkgroep voegt toe dat op 9-jarige leeftijd 19% van de POPS-kinderen speciaal basisonderwijs volgde (in vergelijking met 6,5% van alle in 1983 geboren kinderen) en op 14-jarige leeftijd bezoekt 27% (in vergelijking met 12%) een school voor individueel voortgezet onderwijs of voor voortgezet speciaal onderwijs. Zie boekje ‘Ook kleintjes worden groot’, www.tno.nl/pops.
Een internationale review van Johnson (Johnson, 2007), in aanvulling op een eerdere review van Bhutta et al. (2002), laat zien dat, in vergelijking met controlegroep van rond de uitgerekende datum geboren kinderen, bij een geboorte na een zwangerschap van minder dan 33 weken het IQ op de leeftijd van 5-14 jaar 1,5-2,5 punt lager is per week kortere zwangerschapsduur. Bij een zwangerschapsduur van 28 weken is het gemiddelde IQ-verschil ongeveer 10 IQ-punten. Dit werd bij extreme vroeggeboorte of een extreem laag geboortewicht in verschillende studies beschreven (Anderson et al., 2003; Caravale et al., 2005; Johnson, 2007).
Bij het Leiden Follow-up Project van Prematuren (LFUPP), een regionaal onderzoek van 266 kinderen geboren in 1996 en 1997 na een zwangerschapsduur < 32 weken, bleek dat op de gecorrigeerde leeftijd van 2 jaar 40% van de kinderen een milde tot ernstige mentale en/of psychomotore ontwikkelingsachterstand had (Stoelhorst et al., 2003). Tevens liet dit onderzoek (Rijken et al., 2003) zien dat bij kinderen met extreme vroeggeboorte (zwangerschapsduur van < 27 weken) significant vaker een mentale ontwikkelingsachterstand bestond op de gecorrigeerde leeftijd van 2 jaar dan bij kinderen met een zeer vroege geboorte (zwangerschapsduur van 27 tot 32 weken).
Bij een onderzoek met 377 Nederlandse kinderen na een matige vroeggeboorte (zwangerschapsduur van 32-37 weken) (Baar van et al., 2009), werd een significant gemiddeld verschil van 3 IQ-punten gevonden. In een ander onderzoek hadden kinderen die SGA geboren waren een IQ dat 8 punten lager was dan kinderen met een vergelijkbare zwangerschapsduur (33 weken) maar een normaal geboortegewicht voor de termijn (1700 gram i.p.v. 1300 gram) (Feldman et al., 2006).
Het Pinkeltje-onderzoek liet door 1439 te vroeg geboren kinderen (24 tot 36 weken) en 544 à terme geboren kinderen (38 tot 42 weken) die geboren waren in 2002 en 2003 de Ages and Stages Questionnaire (ASQ) invullen op de leeftijd van 3 jaar en 7 maanden tot 4 jaar en 1 maand. Hieruit bleek dat het risico op een ontwikkelingsachterstand op de ASQ exponentieel verhoogd werd met een kortere zwangerschapsduur bij geboorte (Kerstjens et al., 2012). Nader onderzoek naar 248 kinderen met een matige vroeggeboorte (32 tot 35 weken) liet zien dat deze kinderen op 7-jarige leeftijd een lagere intelligentie en slechter neuropsychologisch functioneren lieten zien, waarbij jongens lijken in te halen op deze leeftijd maar meisjes op diverse scores achterblijven ten opzicht van leeftijdsgenoten (Cserjesi et al., 2012). De onderzoekers concluderen daarom dat ook bij matig te vroeg geboren kinderen het van belang is om de ontwikkeling goed te beoordelen en dat hier een belangrijke rol voor de JGZ ligt.
Schoolproblemen
Uit een meta-analyse van 14 cohortonderzoeken op het gebied van schoolprestaties (Aarnoudse-Moens et al., 2009) bleek dat zeer te vroeg geboren kinderen vaker schoolproblemen hebben, vooral op het gebied van rekenen, maar ook op het gebied van spelling of lezen. Het effect van vroeggeboorte lijkt het grootst op het gebied van rekenen (Anderson et al., 2003) en neemt toe naarmate de kinderen vroeger geboren zijn, terwijl het verschil op het gebied van lezen deels door een verschil in IQ verklaard kan worden (Breslau et al., 2001; Breslau et al., 2004). Een onderzoek met extreem te vroeg (< 28 weken) en/of extreem te licht (< 1000 gram geboortegewicht) geboren kinderen (Anderson et al., 2003) liet zien dat 20% van deze kinderen was blijven zitten (in vergelijking met 7% bij controles) en vaker extra begeleiding nodig hadden (39%, versus 21,5%) op 8-jarige leeftijd. Een onderzoek (Baar van et al., 2009) met matig te vroeg geboren Nederlandse kinderen (zwangerschapsduur 32-37 weken, geboren 1996-1999) liet zien dat 19% was blijven zitten en dat 8% speciaal onderwijs volgde (versus respectievelijk 9% en 3% bij controles bij kinderen die à terme (rond de uitgerekende datum) geboren waren).
Risicofactoren/determinanten van achterstand in cognitief/mentaal functioneren
Zoals hierboven beschreven zijn de mate van vroeg- en/of SGA-geboorte en een lager geboortegewicht belangrijke determinanten voor het ontstaan van een achterstand in het cognitief/mentaal functioneren. Daarnaast staat in de literatuur (Johnson, 2007; Mikkola et al., 2005; Feldman et al., 2006; Wang et al., 2008; Strathearn et al., 2001) beschreven dat een lager IQ of minder cognitief/mentaal functioneren samenhangt met:
- Kindgebonden risicofactoren: mannelijk geslacht, multipariteit, prematurenretinopathie (Retinopathy of Prematurity, ROP), chronische longziekte (Chronic Lung Disease, CLD; bronchopulmonale dysplasie, BPD), cerebrale afwijkingen (intraventriculaire bloedingen en periventriculaire leukomalacie, IVH/PVL), afwijkende hoofdomtrek, neurologische afwijkingen en het minder vaak vertonen van goed gereguleerd alert gedrag van het kind rond de à terme leeftijd.
- Oudergebonden risicofactoren: lage sociaal-economische status (SES) of opleiding, een meer intense (indringende) moeder-kindinteractie en emotionele verwaarlozing.
Spraak- en taalproblemen
In alle cohortstudies binnen de Europese review (Milligan, 2010) scoorden zeer te vroeg geboren kinderen slechter op spraak- en taalontwikkeling vergeleken met controles/ normdata. Er bleek een achterstand op het gebied van articulatie, pre-leesvaardigheden en het begrijpen van eenvoudige instructies bij twee studies in deze review. In het EPICure-onderzoek bij extreem te vroeg geboren kinderen (< 26 weken) vond men een tienmaal grotere kans op taalproblemen in vergelijking met controles. Vooral bij jongens kwamen deze problemen vaker voor. Een Fins onderzoek naar spraak- en taalproblemen bij 32 kinderen met een zeer laag geboortegewicht (< 1500 gram) liet zien dat bij deze kinderen de ontwikkeling van de actieve en passieve woordenschat (gemeten op verschillende tijdstippen in de eerste twee jaar) trager verliep in vergelijking met de controles en dat zij op de leeftijd van 2 jaar ook slechter scoorden op een test voor taalvaardigheden en spraak. Taalvaardigheden op 2-jarige leeftijd werden vooral voorspeld door een tragere ontwikkeling van de passieve woordenschat (Stolt et al., 2009). Ook in een Nieuw-Zeelands cohort werd gevonden dat extreem vroeg geboren kinderen vaker een taalachterstand laten zien dan op tijd geboren kinderen (31-32%, versus 15%) (Woodward et al., 2009). Een onderzoek op het gebied van het spraak- en taalontwikkelingstraject liet een verbetering (inhaalspurt) tussen 3 en 12 jaar zien (Luu et al., 2009). De spraak- en taalontwikkeling startte met een score van 84,1 op 3 jaar (gemiddelde gestandaardiseerde score op Peabody Picture Vocabulary Test-Revised, gemiddeld 100, standaarddeviatie 15) met een jaarlijkse stijging van 1,2 punten. Kinderen met ernstige hersenschade lieten langzamer herstel van spraak- en taalscores zien. Een lage opleiding van moeder en het behoren tot een etnische minderheidgroep hadden een effect op een minder voorspoedige spraak- en taalontwikkeling (Luu et al., 2009).
Executief functioneren
In de review van Europese cohortonderzoeken (Milligan, 2010) kwam naar voren dat in het EPICure-onderzoek (zwangerschapsduur 23-26 weken) op de leeftijd van 6 jaar problemen in het executief functioneren (processen die doelgericht uitvoeren van taken aansturen, o.a. planning, werkgeheugen, aandacht, verwerkingssnelheid, flexibiliteit etc.) gezien werden die leidden tot beperkingen in algemeen functioneren. Daarnaast liet een meta-analyse van 12 studies naar executief functioneren zien dat te vroeg en/of te licht geboren kinderen met name significant slechter presteren op: vloeiend spreken, werkgeheugen en cognitieve flexibiliteit (Aarnoudse-Moens et al., 2009). Een onderzoek naar visuele perceptie en werkgeheugen bij 30 kinderen met matige vroeggeboorte en zonder neurologische problemen liet significante verschillen zien in vergelijking met op tijd geboren kinderen op het gebied van: visuele perceptie, visuele motoriek (natekenen van geometrische figuren), geheugen met betrekking tot locatie/ plaatsing van een object, langdurig aandacht vasthouden en het benoemen van afbeeldingen (Caravale et al., 2005).
Informatieverwerking
Een review (Johnson, 2007) laat zien dat diverse onderzoeken vooral problemen met non-verbale taken en met betrekking tot informatieverwerking vinden. Een onderzoek bij kinderen met een geboortegewicht < 1000 gram (Mikkola et al., 2005) vond op 5-jarige leeftijd lagere scores op het gebied van het geheugen en het leren, sensomotorische integratie en visueel ruimtelijke informatieverwerking, vooral bij kinderen die SGA geboren waren.
Vroegsignalering mentaal functioneren
Het Van Wiechenonderzoek
Binnen de JGZ wordt reeds op diverse contactmomenten breed gekeken naar de ontwikkeling van kinderen met behulp van het Van Wiechenonderzoek. Het gaat hier om het opsporen van stoornissen op het gebied van de fijne en grove motoriek, adaptatie, communicatie, persoonlijkheid en sociaal gedrag. Recent is er voor het scoren van het Van Wiechenonderzoek een D-score ontwikkeld om een globale ontwikkelingsachterstand te meten en de ontwikkeling op verschillende leeftijden te kunnen vergelijken (Jacobusse et al., 2008; Jacobusse et al., 2006). Deze D-score bleek bij een leeftijd van 2 jaar een goede voorspellende maat te zijn voor de ontwikkeling op 5-jarige leeftijd (Hafkampde Groen et al., 2009). De werkgroep vult echter aan dat de D-score momenteel nog niet vaak gebruikt wordt binnen de JGZ bij het afnemen en interpreteren van het Van Wiechenonderzoek. Er wordt aanbevolen om onderzoek te doen naar de D-score bij te vroeg geboren kinderen (zie aanbeveling thema 3).
Zie correctie van de onderzoeksleeftijd voor vroeggeboorte bij het afnemen van het Van Wiechenonderzoek.
Aanvullende literatuur over monitoren mentaal functioneren bij te vroeg/SGA geboren kinderen
Skellern et al. onderzochten de eigenschappen en bruikbaarheid van de Ages and Stages Questionnaire (ASQ) als signaleringsinstrument om kinderen met een ontwikkelingsachterstand te detecteren, in een populatie van 176 kinderen geboren na een zwangerschapsduur van < 31 weken (Skellern et al., 2001). De kinderen werden op de (gecorrigeerde) leeftijd van 12, 18, 24 en 48 maanden op de polikliniek onderzocht. Afhankelijk van de leeftijd werden de volgende psychometrische testen afgenomen als ‘gouden standaard’: Griffith Mental Development Scales, Bayley Scales of Infant Development, McCarthy Scales of Children’s Abilities, Neuro-Sensory-Motor Development Assessment. De ouders kregen voor het bezoek aan de polikliniek de ASQ toegestuurd om in te vullen, de respons was 87%. Over alle leeftijdscategorieën waren de eigenschappen van de ASQ als volgt: sensitiviteit 90%, specificiteit 77%, positieve voorspellende waarde 40%, negatieve voorspellende waarde 98%, vals positieven 20%, vals negatieven 1%. De auteurs concluderen dat de ASQ gebruikt zou kunnen worden als een signaleringsinstrument voor cognitieve en motorische achterstanden in de follow-up van premature kinderen. Dit zou wel moeten worden gecombineerd met andere methoden. Lando et al. onderzochten in Denemarken de ontwikkeling van 88 kinderen geboren na een zwangerschap van < 28 weken en vergeleken deze met de ontwikkeling van 30 à terme geboren kinderen (Lando et al., 2005). Zij gebruikten hiervoor een door henzelf vertaalde en iets ingekorte versie van de Duitse Revised Prescreening Developmental Questionnaire (R-PDQ), deze werd telefonisch afgenomen bij de ouders op de (gecorrigeerde) leeftijd van 9-15 maanden. De resultaten van de R-PDQ werden vergeleken met de resultaten van de Ages and Stages Questionnaire (ASQ) op de (gecorrigeerde) leeftijd van 36-42 maanden en er bleek een goede correlatie tussen de uitkomsten te zijn (r = 0,72; p < 0,001). Helaas zijn de resultaten van de vragenlijsten niet vergeleken met de uitkomsten van ontwikkelingsonderzoeken en is de eigen bewerking van de R-PDQ verder niet gevalideerd.
Op de leeftijd van 4 jaar werd de neuromotorische ontwikkeling van 105 kinderen geboren na een zwangerschap van ≤ 33 weken onderzocht en vergeleken met die van 107 à terme geboren kinderen in Nieuw-Zeeland (Woodward et al., 2009). Er werd door een kinderarts een neuromotorisch onderzoek afgenomen, tevens werden een verkorte WPPSI-R, Clinical Evaluation of Language Fundamentals Test (CELF-P) en Strengths and Difficulties Questionnaire (SDQ) afgenomen. Te vroeg geboren kinderen hadden een 3 keer grotere kans op problemen op meerdere domeinen vergeleken met à terme geboren kinderen. Bij het Pinkeltje-onderzoek bleek de Dutch Ages and Stages Questionnaire-48 (D ASQ- 48) in de Nederlandse setting een instrument met een goede sensitiviteit (89%) om speciaal onderwijs op 5-jarige leeftijd te voorspellen en specificiteit (80%) om de brede ontwikkeling van (matig) te vroeg geboren kinderen bij het JGZ-contactmoment 3 jaar 9 maanden kort (de vragenlijst kost 10-15 minuten om in te vullen) te onderzoeken (Kerstjens et al., 2009).
Vroegsignalering spraak- en taalproblemen
Binnen de JGZ wordt actief op stoornissen in de spraak- en taalontwikkeling getest met het Van Wiechenonderzoek. Daarnaast vindt er, afhankelijk van de lokale situatie, tijdens het contactmoment bij 5 jaar een extra logopedische monitoring op spraak- en taalstoornissen plaats.
Volgens de werkgroep is er voldoende aandacht voor spraak- en taalproblemen binnen de contactmomenten met het Van Wiechenonderzoek. Met de huidige exploratie van andere signaleringsinstrumenten en het mogelijk ontwikkelen van een JGZ-richtlijn Spraaken taalstoornissen is er voldoende aandacht voor dit onderwerp. Desondanks is het wel van belang dat de JGZ extra alert is op mogelijke spraak- en taalproblemen bij te vroeg en/of SGA geboren kinderen.
Er is ook een subschaal ‘communicatie’ opgenomen in de Dutch Ages and Stages Questionnaire- 48 (D_ASQ_48). Zoals eerder beschreven bleek bij het Pinkeltje-onderzoek dat de ASQ in de Nederlandse setting een goed instrument is om de brede ontwikkeling van (matig) te vroeg geboren kinderen op de leeftijd van 48 maanden (JGZ-contactmoment 3 jaar 9 maanden) te onderzoeken, met een goede sensitiviteit en specificiteit (Kerstjens et al., 2009).
Interventies en doorverwijzing mentaal functioneren
Mentaal (cognitief/intellectueel) functioneren
Wanneer er vermoedens zijn bij ouders en/of zorgverleners dat een kind achterblijft in zijn ontwikkeling, blijkend uit bijvoorbeeld afwijkingen op het Van Wiechenonderzoek of de ASQ, is het aan te bevelen ouders en kind terug te verwijzen naar de kinderarts of door te verwijzen naar een orthopedagoog of kinder- of jeugdpsycholoog voor een nader/breder onderzoek van de ontwikkeling.
Interventies/doorverwijzing bij mentale achterstand:
- Gebruikelijke JGZ-adviezen (stimuleren van ontwikkeling) bij mentale achterstand volgens het Van Wiechenonderzoek, echter wel gecorrigeerd voor vroeggeboorte.
- Door-/terugverwijzen naar kinderarts, vooral indien de kinderarts bij ontslag is aangewezen als casemanager voor de nazorg van het kind. Bij twijfel overleggen met de kinderarts.
- In overleg met de kinderarts doorverwijzen naar de orthopedagoog, kinderpsychiater, ontwikkelings-, kinder- of jeugdpsycholoog. Bij brede ontwikkelingsproblematiek kan eventueel de kinderrevalidatiearts of Integrale Vroeghulp ingezet worden.
- Eventueel kan speciaal onderwijs of een speciaal kinderdagverblijf door ouders overwogen worden.
Spraak en taal
Hoewel een kind met een eventuele achterstand in spraak- en taalontwikkeling tussen de leeftijd van 3 en 12 jaar vaak nog een inhaalspurt laat zien, is het voor de sociale en cognitieve ontwikkeling van belang om een achterstand al op vroege leeftijd te signaleren.
Een vertraagde taalontwikkeling kan ook passen bij bredere problematiek zoals cerebrale parese of cognitieve of gehoorstoornissen of familiair zijn. Wanneer een kind na correctie voor de zwangerschapsduur duidelijk achterblijft op het gebied van spraaken taalontwikkeling is verwijzing naar de kinderarts aangewezen voor eventuele verdere doorverwijzing.
Interventies/doorverwijzing bij spraak- en taalproblemen:
- Gebruikelijke JGZ-adviezen (stimuleren spraak en taal) op spraak- en taalgebied, echter wel gecorrigeerd voor vroeggeboorte.
- Door-/terugverwijzen naar behandeld kinderarts, zodat de kinderarts indien nodig naar de logopedist, een audiologisch centrum of andere specialisten kan doorverwijzen.
Bij twijfel overleggen met de kinderarts.
(Neuro)motorisch functioneren
| Niveau van bewijs |
Conclusie (neuro)motorisch functioneren |
Literatuur |
|
Niveau 1 |
Te vroeg en/of SGA geboren kinderen ondervinden vaker gevolgen op het gebied van het (fijne en grove) motorisch functioneren. Cerebrale parese komt vaker voor bij kinderen die te vroeg of SGA geboren zijn. Gevolgen hangen voornamelijk samen met de mate van vroeg- en/of SGA-geboorte. |
A1 Milligan, 2010; De Kievit, 2009 A2 Larroque, 2008; Rijken, 2003; Mikkola, 2005; Anderson, 2003; Woodward, 2009; Doyle, 2010 B Goyen, 2002; Erikson, 2003 D Johnson, 2007 |
| Niveau 2 | De motorische problematiek bij te vroeg en/of SGA geboren kinderen laat een inhaal zien (catch-up) in de eerste jaren en neemt daarna toe met het toenemen van de leeftijd. |
A1 De Kievit, 2009 B Goyen, 2002 |
| Niveau 3 | Te vroeg of SGA geboren kinderen vertonen vaker (tonus)regulatieproblematiek en overprikkelbaarheid. Dit kan zich op latere leeftijd uiten in andere motorische problematiek. |
B De Vries, 2002 D Mening van de werkgroep |
| Niveau van bewijs | Conclusie vroegsignalering (neuro)motorisch functioneren | Literatuur |
| Niveau 4 |
Er bestaan verschillende instrumenten die te gebruiken zijn voor vroegsignalering van psychosociale en gedragsproblemen en beschreven zijn in de JGZ-richtlijn ‘Psychosociale problemen’. Bij SGA geboren kinderen is het van belang extra alert te zijn op aandachts- en gedragsproblemen, eventuele psychosomatische klachten en sociale of aan autisme verwante problemen. |
D JGZ-richtijn Vroegsignalering van psychosociale problemen D Mening van de werkgroep |
Basiskennis (neuro)motorisch functioneren
Motorisch functioneren
Een meta-analyse van 41 artikelen op het gebied van motorisch functioneren (De Kieviet et al., 2009) liet zien dat zeer te vroeg (zwangerschapsduur van minder dan 32 weken) en/of te licht (geboortegewicht onder de 1500 gram) geboren kinderen vaker een achterstand lieten zien in drie veelgebruikte motorische testen op verschillende meetmomenten tot de leeftijd van 15 jaar. Er werd vaker een motorische achterstand gevonden bij een lager geboortegewicht en kortere zwangerschapsduur bij geboorte, vooral gedurende de eerste jaren (De Kieviet et al., 2009).
Tot de leeftijd van 18 maanden laat een deel van de gezonde vroeg en/of SGA geboren kinderen significant lagere scores zien, zelfs als deze volledig gecorrigeerd worden voor de vroeggeboorte (Van Haastert et al., 2006). Cohortonderzoek liet een afname van een vertraagd motorisch niveau zien van 75% van de kinderen op de leeftijd van 6 en 12 maanden naar nog ongeveer 50% van de kinderen op de leeftijd van 2 jaar tot ongeveer 33% van de kinderen op de leeftijd van 5 jaar (Janssen et al., 2011; De Kleine et al., 2003; Janssen et al., 2009). Een onderzoek in een klein cohort (n = 58) dat geen onderdeel was van de bovenstaande meta-analyse maar wel een onderscheid maakt naar grove en fijne motoriek (Goyen et al., 2002) liet zien dat te vroeg en/of te licht geboren kinderen vaker fijnmotorische afwijkingen vertoonden vanaf de gecorrigeerde leeftijd van 18 maanden (54%) tot 5 jaar (64%) en afwijkingen van de grove motoriek namen significant toe naarmate de leeftijd toenam (van 14% op 18 maanden naar 81% op 5 jaar), met name bij kinderen met een geboortegewicht onder de 750 gram. In een ander onderzoek hadden kinderen geboren met een gewicht < 1500 gram op 5,5-jarige leeftijd vaker een achterstand in het motorisch functioneren en lieten zij vaker ernstige motorische problematiek zien. Achterstand en problematiek hingen in dit onderzoek samen met de mate van vroeggeboorte, een laag geboortegewicht en neonatale hersenschade (IVH/PVL) of ROP (Erikson et al., 2003). Andere risicofactoren voor een vertraagde motorische ontwikkeling zijn necrotiserende enterocolitis (NEC) (Ta et al., 2011; Roze et al., 2011), Chronic Lung Disease (CLD) (Yeo & Chan, 2005; Laughon et al., 2009), neonatale convulsies, een laag opleidingsniveau van de moeder en het mannelijke geslacht van het kind (Janssen et al., 2008).
Cerebrale parese (CP)
Cerebrale parese is een aandoening die vaak vroeg kan worden herkend en het resultaat is van een beschadiging van de hersenen. Vaak wordt een verhoogde of wisselende spierspanning/tonus gevonden, waardoor het kind anders beweegt. Alhoewel er in de literatuur verschillende definities van CP worden gehanteerd, laten alle studies uit de review van Europese cohortonderzoeken zien dat CP vaker voorkomt bij te vroeg geboren kinderen, vooral bij een kortere zwangerschapsduur bij geboorte (6-9% < 32 weken, 16-28% < 26 weken) (Milligan, 2010). Het gaat vooral om spastische bilaterale CP en spastische unilaterale CP. In een van de studies kon de helft van de CP-kinderen zonder steun lopen, 14% met een hulpmiddel en de overige kinderen waren niet ambulant (Milligan, 2010). 3 tot 4% van de kinderen met CP heeft een gehoor- en/of visuele beperking. Recent internationaal onderzoek laat verschillende percentages CP bij te vroeg geboren kinderen zien. In een Frans onderzoek bij kinderen van 5 jaar met een zwangerschapsduur van minder dan 33 weken kwam CP bij 9% voor en vaker bij jongens (10%) dan bij meisjes (7%) (Larroque et al., 2008). Een ander onderzoek, uit Nieuw–Zeeland, vond bij extreem te vroeg geboren kinderen (23-27 weken) 18% en bij te vroeg geboren kinderen (28-33 weken) 15% CP op 4-jarige leeftijd, in vergelijking met 1% bij op tijd geboren kinderen (Woodward et al., 2009). Onderzoek in Australië bij extreem te vroeg geboren kinderen (< 28 weken) laat bij een leeftijd van 2 jaar minder CP zien, namelijk 9,8% (Doyle et al., 2010). In Nederland werd in een universitair ziekenhuis de incidentie van CP onderzocht tussen 1990 en 2005. De incidentie nam af van 6,5% tot 2,2%. Eveneens nam de ernst van de CP af, wat voornamelijk werd toegeschreven aan de afname van ernstige ischemische afwijkingen (cysteuze PVL) en niet door een afname van het aantal bloedingen (Van Haastert et al., 2011).
Naast CP komen ook mildere stoornissen frequent voor, zoals Developmental Coordination Disorders (DCD) en Minor Neurological Dysfunction (MND). Deze laatste stoornis wordt gediagnosticeerd met een gestandaardiseerd onderzoek volgens Touwen of Hempel (Mikkola et al., 2005; Rijken et al., 2003). Op de leeftijd van 5 jaar scoorde bij een cohortonderzoek van kinderen met een geboortegewicht < 1000 gram (Mikkola et al., 2005) 57% normaal, 21% enkelvoudig mild disfunctioneren, 7% complex mild disfunctioneren (onderzoek volgens Touwen), terwijl 14% CP had. Daarnaast had 5% van de kinderen epilepsie. Jongens hadden vaker MND (de kinderen met CP niet meegenomen). Een regionaal Nederlands onderzoek (LFUPP in Leiden) (Rijken et al., 2003) vond bij kinderen die geboren waren in 1996/1997 met een zwangerschapsduur van minder dan 27 weken vaker een sterk afwijkende neuromotorische score volgens de Hempel-test (35%) in vergelijking met kinderen die geboren waren met een zwangerschapsduur tussen de 27 en 32 weken (9%, p < 0,001) op de gecorrigeerde leeftijd van 2 jaar.
Tonusregulatieproblematiek (overstrekken, hypotonie) en prikkelbaarheid
De werkgroep vult aan dat te vroeg of SGA geboren kinderen vaker tonusregulatieproblematiek (zoals overstrekken of juist hypotonie) en andere regulatieproblemen, zoals overprikkelbaarheid (een versterkte reactie op stimuli), laten zien. Hoewel aanvankelijk gedacht werd dat deze tonusregulatieproblematiek van voorbijgaande aard was, heeft onderzoek laten zien dat deze problematiek op 2,5 jarige leeftijd zich kan uiten in andere motorische problematiek (De Vries et al., 2002).
Asymmetrie
De prevalentie van idiopatische asymmetrie bij te vroeg geboren kinderen (< 32 weken) werd in Nederland onderzocht (Nuysink et al., 2012). Op de à terme leeftijd had 45% van de kinderen een voorkeurshouding, waarvan 10% een afgeplat achterhoofd had (plagiocephalie). 13% had op de gecorrigeerde leeftijd van 6 maanden een afgeplat achterhoofd. De grove motoriek is minder goed ontwikkeld bij kinderen die op à termeleeftijd een voorkeurshouding hadden. Het hoge aantal kinderen met een voorkeurshouding binnen de groep te vroeg geboren kinderen vraagt om extra alertheid op het zich ontwikkelen van een afgeplatte schedel.
Kwaliteit motoriek bij te vroeg/SGA geboren kinderen
Na de geboorte laten te vroeg geboren kinderen meer strekking zien in de extremiteiten en minder buiging in de benen tijdens trappelbewegingen en loopbewegingen (Jeng et al., 2002). Uit onderzoek bij 52 te vroeg geboren en 12 op tijd geboren kinderen in Noorwegen blijkt dat diverse kenmerken van het grijpen naar voorwerpen op de leeftijd van 4 en 6 maanden zijn gerelateerd aan neurologische problemen en problemen met de fijne motoriek op de leeftijd van 6 jaar (Fallang et al., 2005). Kinderen die op de gecorrigeerde leeftijd van 4 maanden nog niet gericht een voorwerp konden grijpen, hadden een hoger risico op complex minor neurological dysfunction en fijnmotorische problemen op de leeftijd van 6 jaar. Tevens bleek een relatief immobiele houding tijdens het grijpen bij 4 en 6 maanden te zijn gecorreleerd met simple minor neurological dysfunction, coördinatieproblemen en een lagere score op de Movement ABC op de leeftijd van 6 jaar. Helaas waren slechts van respectievelijk 40 en 73% van de kinderen gegevens bekend over de kenmerken van het grijpen naar voorwerpen, het artikel vermeldt geen reden hiervoor. In een Spaans cohort van 694 kinderen met een geboortegewicht van < 1500 gram is de leeftijd onderzocht waarop zij konden zitten zonder steun en los konden lopen (Marin Gabriel et al., 2009). Geen van deze kinderen had neurologische afwijkingen op de leeftijd van 2 jaar. Tijdens de polikliniekbezoeken werd de ouders gevraagd naar het bereiken van deze vaardigheden. Het bleek dat 50% van de onderzochte kinderen zat met 7 maanden (gecorrigeerde leeftijd) en liep met 13 maanden (gecorrigeerde leeftijd). Beide vaardigheden werden later bereikt dan in de referentiepopulatie: 7,3 vs. 6 maanden en 13,6 vs. 12,1 maanden. Kinderen met een geboortegewicht en hoofdomtrek bij de geboorte onder de P10 en kinderen met bronchopulmonale dysplasie bleken de vaardigheden later te beheersen.
Vroegsignalering (neuro)motorisch functioneren
Zoals beschreven kunnen kinderen die te vroeg en/of SGA geboren zijn gevolgen ondervinden op het gebied van hun motorisch functioneren (motorische achterstand, cerebrale parese, achterstand executief functioneren). Bij het Van Wiechenonderzoek is er aandacht voor het motorisch functioneren. De werkgroep adviseert bij te vroeg en/of SGA geboren kinderen extra alert te zijn op een afwijkende kwaliteit van bewegen, zoals tonus, symmetrie en motorische afwijkingen en bij afwijkingen tijdig door te verwijzen, in overleg met de kinderarts. Zeker bij kinderen die een intraventriculaire bloeding (IVH) hebben gehad en waarbij PVL is gediagnosticeerd en bij kinderen met een verhoogd risico op een vertraagde motorische ontwikkeling. Bij het contactmoment op 5 jaar wordt door de JGZ naar de motoriek gekeken met de Baecke-Fassaert Motoriektest. In het handboek ‘Ontwikkelingsonderzoek in de JGZ’ (De Angulo et al., 2005, pagina 88) staat beschreven dat tonusonderzoek bij te vroeg geboren kinderen lastig kan zijn door een gestoorde tonusregulatie, waarbij hypotonie in korte tijd over kan gaan in hypertonie en de linker- en rechterkant of benen en armen een verschillend beeld kunnen laten zien. Uitgebreid onderzoek wordt door het handboek als niet passend binnen de JGZ beoordeeld. Er wordt geadviseerd bij twijfel te overleggen met de kinderarts of kinderfysiotherapeut. Asymmetrie, dwangstand en stereotype bewegingen zijn altijd alarmerende verschijnselen waar actie op moet worden ondernomen.
Eventueel kan een eenmalig consult door de kinderfysiotherapeut overwogen worden, in overleg met de kinderarts. Grove en fijne motoriek is ook opgenomen in de Dutch Ages and Stages Questionnaire-48 (D_ASQ_48) die, zoals eerder beschreven, bij het Pinkeltje-onderzoek in de Nederlandse setting een instrument bleek met een goede sensitiviteit en specificiteit om de brede ontwikkeling van 1510 (matig) te vroeg geboren kinderen op de leeftijd van 48 maanden (JGZ-contactmoment 3 jaar 9 maanden) te onderzoeken (Kerstjens et al., 2009).
Zie correctie van de onderzoeksleeftijd voor vroeggeboorte bij het afnemen van het Van Wiechenonderzoek.
Interventies en doorverwijzing psychosociaal functioneren en gedrag
Indicaties voor verwijzing naar gespecialiseerde hulpverleners bij kinderen die afwijken qua gedrag of psychosociale aanpassing zijn minder makkelijk eenduidig te beschrijven. Wanneer ouders aangeven dat zij zich zorgen maken over het gedrag van hun kind en de zorgverlener deelt die zorg of kan die zorg niet wegnemen, is verwijzing naar een orthopedagoog, kinder- of jeugdpsycholoog, medisch maatschappelijk werk of een kinderpsychiater aangewezen.
Voor symptomen die passen bij omschreven beelden zoals ADHD en autismespectrumstoornissen wordt verwezen naar de betreffende richtlijnen in ontwikkeling. Bij functionele klachten (psychosomatische problematiek) dient verwezen te worden naar een psychosociaal team van kinderarts en orthopedagoog (c.q. psycholoog). Op steeds meer plaatsen in Nederland heeft de kinderrevalidatie speciale multidisciplinaire teams voor Somatisch Onvoldoende verklaarde Lichamelijke Klachten (SOLK of gewoon functionele klachten).
Interventies/doorverwijzing bij afwijkingen:
- Terug-/doorverwijzen naar kinderarts, zodat de kinderarts indien nodig naar de psycholoog, orthopedagoog, kinderpsychiater, medisch maatschappelijk werker of andere specialisten kan doorverwijzen. Bij twijfel overleggen met de kinderarts.
- Gebruikelijke JGZ-adviezen en -begeleiding bij gedragsproblemen (zoals huisbezoek op indicatie).
- Bij gedragsproblemen kan, afhankelijk van het lokale aanbod, soms ook video-hometraining ingezet worden vanuit de JGZ.
- Bij gedrags-/regulatieproblemen en huilen/overprikkelbaarheid kunnen ook gedragsdeskundigen vanuit het IBA-IP ingezet worden die gespecialiseerd zijn in gedragsobservaties van te vroeg geboren kinderen en de begeleiding van ouders (ToP-ondersteuning; zie de losse bijlage, Interventies na ontslag).
Richtlijnen die geraadpleegd kunnen worden over gedrag, psychosociale problemen, aandachtsproblemen, ADHD en autismespectrumstoornissen:
- Multidisciplinaire richtlijn voor ADHD bij kinderen en jeugdigen.
- JGZ-richtlijn ‘Autismespectrumstoornissen (ASS)’.
- JGZ-richtlijn ‘Psychosociale problemen’.
- Multidisciplinaire richtlijn excessief huilen.
Fysiek functioneren
| Niveau van bewijs | Conclusie groeiachterstand | Literatuur |
| Niveau 1 | Te vroeg geboren kinderen laten in de eerste levensjaren vaker een groeiachterstand zien, die door de meeste kinderen wordt ingehaald. Er is een verhoogd risico dat kinderen die SGA geboren zijn deze achterstand niet inhalen. |
A1 Milligan, 2010 A2 Mikkola, 2005; Bocca-Tjeertes, 2011 B Nikklason, 2003 |
| Niveau van bewijs |
Conclusie visuele en gehoorbeperkingen |
Literatuur |
| Niveau 1 | Kinderen die te vroeg geboren zijn hebben een grotere kans op visuele beperkingen (vooral kinderen die bekend zijn met ROP Retinopathy of Prematurity) en gehoorbeperkingen. |
A1 Milligan, 2010 A2 Larroque, 2008; Mikkola, 2005 |
| Niveau van bewijs | Conclusie longproblemen | Literatuur |
| Niveau 2 | Kinderen die te vroeg of SGA geboren zijn, vooral zij die bronchopulmonale dysplasie (BPD) of chronische longziekte (CLD) voor pasgeborenen hebben ontwikkeld, hebben een grotere kans op luchtwegklachten en een verminderde inspanningscapaciteit. | A1 Milligan, 2010 |
| Niveau van bewijs | Conclusie fysiek functioneren | Literatuur |
| Niveau 1 | Kinderen die te vroeg of SGA geboren zijn krijgen vaker specialistische (na) zorg en worden vaker (her)opgenomen in het ziekenhuis. Zij hebben vaker eet-/ voedingsproblemen, hebben vaak verrijkte (post-discharge-)- voeding nodig, hebben vaker liesbreuken en reageren anders op de vaccinaties (cardiorespiratoire incidenten) door een verminderde weerstand. |
A2 Larroque, 2008; Mikkola, 2005; Underwood, 2007 B Bucher, 2002 D Mening van de werkgroep; Del Canho, 2007; Furck, 2010; Slaughter, 2010; Protocol nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico, 1997 |
| Niveau van bewijs | Conclusie vroegsignalering visuele- en gehoorstoornissen | Literatuur |
| Niveau 3 |
De kans op visuele stoornissen lijkt groter bij te vroeg of SGA geboren kinderen die bekend zijn met ROP dan bij ROP-negatieve kinderen. |
C Cosgrave, 2008 |
Basiskennis fysiek functioneren
Groeiachterstand
In de eerste levensjaren wordt consistent in alle Europese cohortstudies (Milligan, 2010) bij veel te vroeg geboren kinderen een achterstand gezien ten aanzien van lengte, gewicht en hoofdomtrek. In een deelstudie van de Nederlandse prospectieve POPS-studie van een cohort van kinderen geboren na een zwangerschapsduur van < 32 weken en/of met een geboortegewicht van < 1500 gram is gekeken naar de groei van 753 kinderen zonder aangeboren afwijkingen tot de leeftijd van 10 jaar (Knops et al., 2005). De studiepopulatie is hiertoe verdeeld in drie groepen: < 32 weken en ‘appropriate for gestational age’ (AGA), < 32 weken en ‘small for gestational age’ (SGA) en ≥ 32 weken en SGA. Na 10 jaar bleek de AGA-groep een normale lengte te hebben, terwijl de SGA-groep een tragere groei liet zien. Inhaalgroei werd vooral gezien bij de SGA-kinderen met een snelle gewichtstoename in de eerste 3 maanden na de geboorte. Intra-uteriene groeiretardatie heeft dus op de lange termijn meer impact op de groei dan de zwangerschapsduur. De werkgroep vult aan dat recent POPS-onderzoek op de 19-jarige leeftijd heeft laten zien dat een groeiachterstand bij SGA geboren kinderen op de leeftijd van 5 jaar een groeiachterstand op de leeftijd van 19 jaar voorspelt (‘POPS-19 magazine’; www.tno.nl/pops).
Bij een Fins onderzoek werden bij kinderen met een geboortegewicht van < 1000 gram verschillen gevonden ten opzichte van de normale groeicurves, vooral wat betreft gewicht, lengte en BMI gemeten bij de geboorte en op 1,5- en 5-jarige leeftijd (Mikkola et al., 2005). Een kleinere hoofdomtrek hing in dit onderzoek samen met een lager IQ, verbaal IQ en verbaal geheugen en ook bij dit onderzoek verschilden de kinderen die SGA geboren waren significant van de kinderen die AGA geboren waren (Mikkola et al., 2005). Onderzoek naar het groeipatroon van te vroeg geboren (< 29 weken) kinderen van geboorte tot 7 jaar (Niklasson et al., 2003) liet zien dat de inhaalgroei bij deze kinderen langzamer op gang komt, maar dat op 7-jarige leeftijd nog maar 2 van de 52 kinderen achterliepen ten opzichte van de lengte van de normpopulatie.
Binnen het Nederlandse Pinkeltje-onderzoek zijn recent gegevens bekend geworden over het groeipatroon van te vroeg geboren kinderen. Dit onderzoek laat zien dat groeirestrictie op de leeftijd van 4 jaar bij ongeveer 5% van deze groep voorkomt (Bocca-Tjeertes et al., 2011). SGA-geboorte en korte lengte van de moeder zijn daarbij risicofactoren. De groei in lengte, gewicht en hoofdomtrek vertonen een verschillend patroon van op tijd geboren kinderen en per week zwangerschapsduur bij geboorte. Er zijn vanuit dit onderzoek aparte groeicurven gemaakt voor jongens en meisjes per week zwangerschapsduur bij geboorte, volgens het systeem dat ook is gehanteerd voor de ‘normale’ groeicurven vanuit de vijfde landelijke groeistudie (Bocca-Tjeertes et al., 2012).
Groei bij prematuren; afhankelijk van geboortegewicht
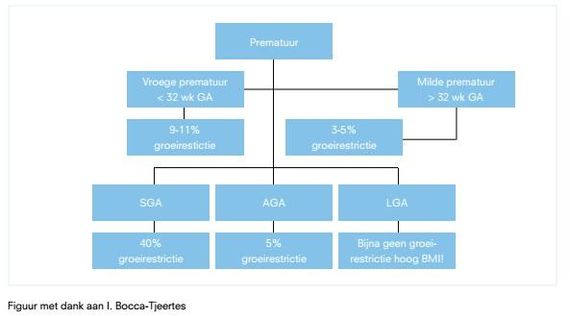
Visuele en gehoorbeperkingen
In de review van Milligan (Milligan, 2010) bleken visuele en gehoorafwijkingen samen te hangen met de zwangerschapsduur. Deze afwijkingen bleken redelijk vergelijkbaar binnen de diverse Europese cohorten. Bij het EPIPAGE-onderzoek in Frankrijk had 10% van de kinderen met een zwangerschapsduur van < 26 weken visuele beperkingen versus 2% bij kinderen geboren na een zwangerschapsduur van > 28 weken. Gehoorbeperkingen kwamen minder frequent voor, maar wel vaker dan in de normale populatie (1-2% bij < 26 weken en < 1% bij > 28 weken) (Larroque et al., 2008). Bij onderzoek in Zweden kwam een visuele beperking vijfmaal zo vaak voor, in vergelijking met controles (21 vs. 4%) en dit hing samen met ROP (Retinopathy of Prematurity). Sinds de ROP-screening is verbeterd worden minder visuele beperkingen bij te vroeg geboren kinderen gevonden (Milligan, 2010). Neurosensorische uitkomsten van Finse kinderen met een geboortegewicht onder de 1000 gram (Mikkola et al., 2005) laten zien dat ROP rond de à terme datum (42% van de kinderen) samenhangt met visuele beperkingen op 5-jarige leeftijd (10% had strabismus, 12% myopie, 8% astigmatisme, 2% hypermetropie, 4% amblyopie, 2% unilaterale amaurosis en 0,6% bilaterale amaurosis; de werkgroep merkt op dat deze percentages vrij hoog zijn). Het hebben van ernstige visuele beperkingen hing in deze studie samen met verbaal IQ, taalscore en milde neuromotorische afwijkingen. Van de kinderen in dit onderzoek had 4% een hoorapparaat nodig (Mikkola et al., 2005).
Longproblemen (benauwdheid/CLD/BPD)
De Europese cohortstudies (Milligan, 2010) laten zien dat kinderen met BPD (bronchopulmonale dysplasie) of chronische longziekte (CLD; Chronic Lung Disease) op schoolleeftijd een verhoogde kans op een slechtere longfunctie hebben en luchtwegproblemen of -klachten kunnen hebben. Er werd in de MOSAIC-studie grote variatie gevonden tussen Europese landen (Milligan, 2010). De werkgroep voegt toe dat het Nederlandse POPS-onderzoek liet zien dat op de leeftijd van 19 jaar 1 op de 3 POPS-deelnemers astma-achtige luchtwegklachten had. Astma kon echter niet altijd bevestigd worden, maar er werd wel een verminderde fysieke inspanningscapaciteit gevonden (Vrijlandt et al., 2006; Vrijlandt et al., 2005) (‘POPS-19 magazine’; www.tno.nl/pops). Ander onderzoek van Vrijlandt et al. laat zien dat zowel bij te vroeg geboren kinderen met en zonder BPD op 3- tot 5-jarige leeftijd meer luchtwegklachten en medicijngebruik gerapporteerd wordt door ouders. Daarnaast hadden de kinderen met BPD een slechtere longfunctie (Vrijlandt et al., 2007). Luchtwegklachten na vaccinaties en ziekenhuisopnames in de eerste levensjaren na ademhalingsproblemen/ RS-virus worden onderstaand besproken.
Gebruik specialistische gezondheidszorg
Op 5-jarige leeftijd bezochten te vroeg geboren kinderen (< 29 weken zwangerschapsduur) in het Franse EPIPAGE-onderzoek (Larroque et al., 2008) in vergelijking met controles vaker de fysiotherapeut (12% versus geen), de logopedist (16% versus 7%), de psycholoog/psychiater (27% versus 10%) en de ergotherapeut (13% versus 1%). Van deze kinderen kreeg 41% een vorm van speciale zorg in vergelijking met 31% van kinderen met een zwangerschapsduur van 29-32 weken en 16% van de controles. Een Fins onderzoek (Mikkola et al., 2005) liet zien dat van de onderzochte extreem te vroeg geboren kinderen 48% geen ondersteuning kreeg en 26% meer dan 1 behandeling per week had. 18% kreeg fysiotherapie, 26% logopedie en 29% ergotherapie. Dit onderzoek laat zien dat deze kinderen vaker specialistische nazorg nodig hebben en dat dit gaat om ongeveer 40-50% van de extreem te vroeg geboren kinderen.
Heropnames en gezondheidsproblemen gerapporteerd door ouders
Gegevens uit een database met ziekenhuisopnames in Californië in de USA (Underwood et al., 2007, lieten zien dat 15% van de 263.883 kinderen met een zwangerschapsduur van < 36 weken na ontslag minstens eenmaal opnieuw opgenomen moesten worden in het ziekenhuis in het eerste levensjaar. Het grootste percentage van al deze heropnames betrof acute longproblemen (35%, bij 8% van de 35% was dit RS-virusgerelateerd), bij 16% speelden infecties een rol en bij 15% gastro-intestinale problemen, bij 11% chronische longproblemen, bij 8% hematologische problemen, bij 4% afwijkingen in vochthuishouding/ electrolyten, bij 3,6% aangeboren afwijkingen, bij 2,4% hartproblemen, bij 1,6% trauma/misbruik en bij 1,4% neurologische problemen. In dit onderzoek staat niet beschreven hoe deze percentages zich verhouden tot de percentages bij op tijd geboren kinderen, wel dat het percentage kinderen met heropnames toeneemt naarmate de zwangerschapsduur bij geboorte korter was en het geboortegewicht lager. Een vragenlijstonderzoek onder 309 ouders van te vroeg geboren kinderen (GA < 32 weken) in Zwitserland (Bucher et al., 2002) liet zien dat binnen 2 jaar 35% heropgenomen moest worden in het ziekenhuis, in vergelijking met 20% van de controles. Er was geen verschil tussen het aantal periodes met koorts (met meer dan 3 dagen hoesten en behandeling met antibiotica).
De werkgroep vult aan dat bij sommige te vroeg/SGA geboren kinderen bij ontslag uit het ziekenhuis nog een korte tijd een thuismonitor meegeven wordt om mogelijke cardiorespiratoire incidenten thuis te monitoren.
De onderstaande gevolgen op het gebied van voeding-/eetproblemen en verrijkte voeding, reactie op vaccinaties, fout-positieve uitslagen op de hielprik en liesbreuken zijn grotendeels gebaseerd op ervaring vanuit de werkgroep (expert opinion).
Voeding-/eetproblemen en verrijkte voeding
Hoewel het maagdarmkanaal bij vroeggeboorte een snellere rijping laat zien, is dat niet zo voor de coördinatie van zuigen en slikken. Te vroeg of SGA geboren kinderen kunnen daarom problemen laten zien met het drinken aan de borst of uit de fles of het eten met een lepel en de passage van gepureerde voeding naar voeding in vastere consistentie. Onderzoek laat zien dat te vroeg geboren baby’s die ook SGA geboren zijn of BPD hebben een vertraagde zuigontwikkeling hebben. Een deel van deze kinderen ontwikkelt een normaal zuigpatroon na de à terme datum (Da Costa et al., 2010b; Da Costa et al., 2010a). Geadviseerd wordt om te vroeg geboren baby’s die SGA geboren zijn of BPD hebben en bij zeer te vroeg geboren baby’s (zwangerschapsduur van minder dan 30 weken) extra aandacht te geven bij de start en opbouw van orale voeding. Bij de baby’s met BPD is het van belang al voor de à terme datum hier extra aandacht aan te schenken. De werkgroep vult aan dat veel negatieve prikkels in het mond-/neusgebied ook kunnen leiden tot een afwijkende zuigontwikkeling. Na NEC (necrotiserende enterocolitis) kan de doorstroom van voeding in het maagdarmkanaal vertraagd zijn of de opnamecapaciteit van voedingsstoffen beperkt. In het geval van problemen met voeding of met slikcoördinatie zal de voeding aangepast moeten worden en kan er niet te snel van consistentie worden veranderd. Te vroeg of SGA geboren kinderen krijgen na ontslag vaak verrijkte voeding (post-discharge-voeding) met extra eiwit, calcium, ijzer, fosfaat en vitamine D en K, waarbij de kinderarts het voedingsadvies beheert, gebaseerd op de door kinderartsen gebruikte richtlijnen en werkboeken (met name het ‘Werkboek Enterale en parenterale voeding bij pasgeborenen’ (Lafeber en Van Zoeren-Grobben, 2012).
Reactie op vaccinaties
Te vroeg geboren kinderen kunnen extra vatbaar zijn voor infectieziekten en daarom is het van belang hen tijdig te vaccineren. Duits onderzoek (Furck et al., 2010) laat zien dat het veilig is kinderen met een geboortegewicht onder de 1500 gram volgens schema te vaccineren, ongecorrigeerd voor de mate van vroeggeboorte, maar dat zij wel vaker reacties laten zien (2,8% koorts en 10,8% apneus/bradycardie), met name bij een kortere zwangerschapsduur en bij jongere kinderen. In Nederland krijgen te vroeg en/of SGA geboren kinderen hun eerste vaccinatie op de kalenderleeftijd van 2 maanden (volgens het Rijksvaccinatieprogramma) soms klinisch, omdat zij dan nog opgenomen liggen of in verband met bovenstaande reacties op vaccinaties. Op dit moment is hiervoor geen landelijke richtlijn. Een overzichtsartikel met aanbevelingen rondom het vaccineren van te vroeg geboren kinderen in het tijdschrift Praktische Pediatrie (Del Canho et al., 2007) concludeert dat gebleken is dat de meeste vaccinaties bij te vroeg geboren kinderen op de gebruikelijke tijdstippen (ongecorrigeerd voor vroeggeboorte) toegediend kunnen worden en dat er een voldoende immuunrespons is. Diverse (nationale en internationale) instanties bevelen aan om niet te corrigeren voor de vroeggeboorte of het geboortegewicht en dat kinderen die geboren zijn met een zwangerschapsduur van minder dan 32 weken 24-48 uur monitorbewaking zouden moeten krijgen na de eerste set vaccinaties in verband met het verhoogde risico op cardiorespiratoire incidenten. De werkgroep vult aan dat dit op dit moment in Nederland niet de overheersende praktijk is. De praktijk varieert tussen verschillende ziekenhuizen en meer onderzoek is aangewezen naar de noodzaak tot hospitalisatie bij de eerste vaccinatie bij prematuren die op dat moment nog niet de à terme leeftijd hebben bereikt. Een landelijk standpunt hierover is zeer wenselijk. De Nederlandse Vereniging voor Kindergeneeskunde beveelt passieve immunisatie tegen RSV-ziekte aan voor: ex-prematuren met BPD, kinderen met ernstige BPD en behandelingbehoefte in het 2e levensjaar en ex-prematuren met een zwangerschapsduur van < 32 weken én jonger 6 maanden bij het begin van het RS-seizoen (Del Canho et al., 2007). De werkgroep vult aan dat de RS-profylaxe vaak thuis gegeven wordt door een verpleegkundige (via de producent van het middel).
Fout-positieve uitslagen op hielprik
Te vroeg of SGA geboren kinderen hebben een verhoogde kans op een fout-positieve uitslag van de hielprik (Slaughter et al., 2010), waardoor de hielprik soms op een later moment opnieuw afgenomen moet worden (waaruit dan blijkt dat de uitslag fout-positief was). Ook kunnen bloedtransfusies invloed hebben op de uitslag van de hielprik. Daarom moet de datum van eventuele bloedtransfusies op de hielprikkaart genoteerd worden. De hielprik zal bij deze kinderen meestal in het ziekenhuis afgenomen worden.
Liesbreuken
Te vroeg en SGA geboren kinderen hebben een grotere kans op liesbreuken, waarvoor in het algemeen operatieve correctie nodig is. Bij een geconstateerde liesbreuk moet altijd via de kinderarts naar een kinderchirurg verwezen worden.
Hydrocephalus
De werkgroep vult aan dat hersenbloedingen een verhoogd risico op post-hemorragische ventrikeldilatatie (PHVD/hydrocephalus) geven. In het algemeen ontwikkelt deze zich gedurende de neonatale periode tijdens de eerste opname na geboorte in de weken na het optreden van een intraventriculaire bloeding. Bij een kleine minderheid kan de hydrocephalus toch nog later ontstaan. Daarom dient men alert te zijn op een snelle toename van de schedelomtrek (op basis van de gecorrigeerde leeftijd), spugen, het zogenaamde sunsetfenomeen (verticale blikparese), een bolle en gespannen (‘bomberende’) fontanel en wijkende schedelnaden (de schedelgroei van te vroeg geboren kinderen haalt vaak in in de eerste 6 maanden).
Adult onset disease
Het langetermijnonderzoek van het POPS-cohort, geboren in 1983 met uitkomsten tot de 19- en 28-jarige leeftijd, toont het belang van langdurig vervolgonderzoek van te vroeg/ SGA geboren kinderen. De resultaten van dit onderzoek laten bijvoorbeeld zien dat deze kinderen een verhoogde kans hebben op functionele handicaps (denk aan motorisch en mentaal functioneren maar ook visuele en/of gehoorbeperkingen), schoolproblemen, gedragsproblemen, minder vaak sociale relaties en betaald werk en late gevolgen op de gezondheid: hoge bloeddruk, insulineresistentie et cetera (Keijzer-Veen et al., 2005; Finken et al., 2008; Hille et al., 2007; Walther et al., 2000). Deze laatste gevolgen (hoge bloeddruk en insulineresistentie) kunnen wijzen op een verhoogde kans op hart- en vaatziekten en diabetes (adult onset diseases). De resultaten van het POPS-onderzoek tot 19 jaar zijn beschreven in het POPS-19 magazine (zie www.tno.nl/pops). Het monitoren van deze gevolgen is vooral van belang voor de jeugdarts die de kinderen van 4 tot 19 jaar ziet.
Fysieke gevolgen beschreven als extra aandachtspunten bij lichamelijk onderzoek uit het eerdere protocol (1997)
Binnen het eerdere ‘Protocol nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico’ (NVK/NVJG, 1997) wordt aanbevolen om bij het lichamelijk onderzoek van deze kinderen bedacht te zijn op diverse fysieke gevolgen in de eerste levensjaren. Een deel hiervan zijn ‘normale’ gevolgen van de vroege en/of SGA-geboorte waarvoor (na overleg met de kinderarts) meestal niet direct doorverwezen hoeft te worden en een deel zijn gevolgen waarvoor wel direct terug- of doorverwezen moet worden naar in elk geval de kinderarts. De ernst en achtergrond tellen hierbij ook mee en daarom dient altijd overleg met de kinderarts plaats te vinden.
- Fysieke gevolgen in het eerste levensjaren die meestal doorverwijzing of actie behoeven (na overleg met de kinderarts): anemie, strabismus, icterus prolongatus (> 3 weken), snelle toename schedelomtrek, liesbreuken, ademhalingsproblemen, verdenking van visuele- of gehoorbeperkingen, tonusregulatieproblematiek (dit laatste is meestal tijdelijk, maar kan het functioneren belemmeren en zich later in andere motorische problematiek uiten, waardoor adviezen en behandeling noodzakelijk kunnen zijn).
- ‘Normale’ gevolgen van de vroeggeboorte in de eerste levensjaren die meestal geen directe actie behoeven (na overleg met kinderarts): afwijkingen als gevolg van het lange liggen (bijvoorbeeld afgeplat hoofd), littekens van infusen e.d., nog niet ingedaalde testikels (de testikels dalen vaak later vanzelf in, dit moet wel binnen 6 maanden gebeurd zijn), navelbreuken, huilen en overprikkelbaarheid.
Omdat deze laatstgenoemde klachten een uiting kunnen zijn van onderliggende problematiek is het van belang (kort) met de kinderarts te overleggen. In alle gevallen kunnen de gewoonlijke JGZ-adviezen gegeven worden en JGZ-richtlijnen gevolgd worden en blijft oplettendheid van belang. Bij huilen/overprikkelbaarheid kan eventueel een gedragsinterventie als het IBA-IP (zie de losse bijlage interventies NICU) ingezet worden.
Vroegsignalering fysiek functioneren
Vroegsignalering groei(achterstand)
Het is van belang om de groei van te vroeg geboren kinderen goed te volgen in verband met de verhoogde kans op een groeiachterstand (zie thema 2). Het beoordelen van gewicht en lengte is naar de mening van de werkgroep voldoende (en standaard) opgenomen in alle JGZ-contactmomenten. Ook dient de JGZ de richtlijn ‘Signalering van en verwijscriteria bij kleine lichaamslengte’ te raadplegen.
Groeicurves voor prematuren/bij vroeggeboorte
Sinds oktober 2011 zijn er vanuit het Pinkeltje-onderzoek groeicurves voor te vroeg geboren kinderen (per aantal weken zwangerschapsduur) beschikbaar (www.tno.nl/ groei) die gebruikt kunnen worden (indien beschikbaar bij de JGZ-organisatie) voor de interpretatie van de (inhaal)groei van te vroeg geboren kinderen. Recente artikelen vanuit het Pinkeltje-onderzoek laten zien dat deze kinderen, vooral in het eerste jaar, een ander groeipatroon volgen en dat het daarom goed is om deze groeicurves, per week zwangerschapsduur bij geboorte, te gebruiken bij het monitoren van de groei (Bocca- Tjeertes, 2011; Bocca-Tjeertes, 2012). De sectie endocrinologie van de NVK geeft aan dat zij aanbevelen om alleen deze speciale ‘prematurengroeicurves’ te gebruiken bij te vroeg geboren kinderen, omdat deze vanuit een grote groep recente referentiewaarden verkregen zijn. De coördinaten voor het opnemen van deze curves voor te vroeg geboren kinderen in de digitale systemen zijn ook verkrijgbaar via TNO.
De werkgroep zet hier als kanttekening bij dat deze curves vooral met/voor kinderen van autochtone afkomst ontwikkeld zijn. De werkgroep is van mening dat te vroeg geboren kinderen van allochtone afkomst lastig te plotten zijn op deze curves en wellicht een andere groei doorlopen. Het is van belang dat hier verder onderzoek naar gedaan wordt. Men moet bij het vergelijken met deze curves wel alert zijn op het ‘normaliseren van de groei’ en beseffen dat het een vergelijking betreft met andere te vroeg geboren kinderen.
Algemene aanbeveling groei
De groei dient gecorrigeerd voor de vroeggeboorte beoordeeld te worden. Dat kan met de nieuw ontwikkelde UMCG/TNO-prematurendiagrammen of met de standaard groeicurves op basis van gecorrigeerde leeftijd. Ouders moeten uitleg krijgen over de gebruikte curve en de interpretatie daarvan.
Er dient goed gedocumenteerd te worden welke curves er gebruikt zijn (de prematurendiagrammen of de standaardgroeicurves), of er gecorrigeerd is voor vroeggeboorte en tot welke leeftijd. Ook bij correspondentie over groei dient weergegeven te worden op basis van welk diagram de groei is beoordeeld. Het belangrijkste bij het beoordelen van de groei is dat er gekeken wordt naar het verschil in SD-scores tussen 2 meetmomenten en of deze scores niet opeens erg afbuigen. Indien er een negatieve afbuiging van de gecorrigeerde groei plaatsvindt ten opzichte van de groeicurves is dit een indicatie voor overleg en/of door-/terugverwijzing naar de kinderarts.
Een te snelle inhaalgroei wordt afgeraden. Zoals beschreven laten vooral kinderen die SGA geboren zijn een groeiachterstand zien. Toekomstig (inter)nationaal onderzoek naar gezonde groei van premature kinderen blijft gewenst.
Vroegsignalering visuele- en gehoorstoornissen
De vroegsignalering van afwijkingen aan het oog en het gezichtsvermogen dient plaats te vinden met behulp van visus- en oogonderzoek volgens de JGZ-richtlijn ‘Opsporing Oogafwijkingen (2019)’ (contactmomenten: 1-2 maanden, 3-4 maanden, 6-9 maanden, 14-24 maanden, 3 jaar, 3 jaar en 9 maanden en 5-6 jaar). Veel te vroeg geboren kinderen worden gescreend door de kinderartsen volgens de NVK-richtlijn Prematuren retinopathie.
De vroegsignalering (perceptieve) gehoorstoornissen dient plaats te vinden met behulp van gehooronderzoek volgens de JGZ-richtlijn ‘Vroegtijdige van opsporing gehoorstoornissen 0-19 jaar’, aangevuld met de neonatale gehoorscreening (OAE) op de contactmomenten 4e-7e dag (een update van de richtlijn wordt verwacht).
Literatuur vroegsignalering visuele stoornissen bij te vroeg/SGA geboren kinderen
In Engeland werd een retrospectief dossieronderzoek verricht bij 239 kinderen die een screening op ROP hadden ondergaan (alle kinderen hadden een geboortegewicht van ≤ 1500 gram en zijn geboren na een zwangerschapsduur van ≤ 31 weken) (Cosgrave et al., 2008). Op de leeftijd van 12 maanden werden de kinderen oogheelkundig onderzocht door een orthoptist en een optometrist. Bij 16,6% van de ROP-positieve kinderen (n = 30) werd op de leeftijd van 12 maanden een afwijking gevonden, versus 10% van de ROP-negatieve kinderen (n = 160). Helaas vermeldt het artikel niet of de gevonden verschillen significant zijn en hoe vaak de gevonden afwijkingen bij een gezonde populatie gevonden worden. De auteurs adviseren onderzoek van alle kinderen met ROP op de leeftijd van 12 maanden op ‘amblyogene factoren’ zoals strabisme en refractieafwijkingen. Ouders van kinderen zonder ROP zouden volgens de auteurs geadviseerd moeten worden om hun kind te laten onderzoeken in de voorschoolse periode.
Vroegsignalering luchtwegproblemen/benauwdheid
Bij het lichamelijk onderzoek tijdens de JGZ-contactmomenten dient de JGZ bij te vroeg en/of SGA geboren kinderen extra na te gaan of zij last hebben van luchtwegproblemen en/of benauwdheid en extra alert te zijn op BPD en/of het RS-virus. Ook kan hiervoor de JGZ-richtlijn ‘Astma’ geraadpleegd worden.
Vroegsignalering eet-/voedingsproblemen
Literatuur monitoren eetgedrag
Het eetgedrag van te vroeg geboren kinderen op de peuterleeftijd is onderzocht door Cerro et al. (Cerro et al., 2002). De ouders van 95 Australische kinderen geboren na een zwangerschapsduur van < 32 weken of met een geboortegewicht van < 1500 gram retourneerden een (zelfontwikkelde, niet-gevalideerde) vragenlijst over het eetgedrag van hun kind (respons 70%). De kinderen waren 19-43 maanden oud. De resultaten werden vergeleken met de antwoorden van de ouders van een steekproef van 143 à terme geboren kinderen. De meeste ouders van te vroeg geboren kinderen gaven aan dat zij tevreden waren over de groei en gezondheid van hun kind (92% en 98%). Een op de vijf ouders gaf aan dat hun kind een (zeer) moeilijke eter was. Vergeleken met de ouders van à terme geboren kinderen waren de ouders van te vroeg geboren kinderen minder tevreden over de groei en het gewicht van hun kinderen. Er werden geen significante verschillen gevonden in de antwoorden over het eetgedrag. De groep te vroeg geboren kinderen waarvan de ouders de vragenlijst niet hebben geretourneerd (non-respons) hadden een hoger geboortegewicht en waren minder lang opgenomen vergeleken met de responders. Dit heeft de uitkomsten mogelijk beïnvloed in de richting van een minder positieve blik op het voedingsgedrag. Onderzoek laat zien dat te vroeg geboren baby’s die ook SGA geboren zijn of BPD hebben een vertraagde zuig-/slikontwikkeling hebben. Een deel van deze kinderen ontwikkelt een normaal zuigpatroon na de à terme datum (Da Costa et al., 2010b; Da Costa et al., 2010a). Geadviseerd wordt om te vroeg geboren baby’s die SGA geboren zijn of BPD hebben en zeer te vroeg geboren baby’s (zwangerschapsduur van minder dan 30 weken) extra aandacht te geven bij de start en opbouw van orale voeding. Bij de baby’s met BPD is het van belang al voor de à terme datum hier extra aandacht aan te schenken. De werkgroep vult aan dat veel negatieve prikkels in het mond-/neusgebied ook kunnen leiden tot een afwijkende zuigontwikkeling.
Na NEC (necrotiserende enterocolitis) kan de doorstroom van voeding in het maagdarmkanaal vertraagd zijn of de opnamecapaciteit van voedingsstoffen beperkt. De werkgroep beveelt aan om bij de eetontwikkeling de leeftijd tot in elk geval 12 maanden te corrigeren voor vroeggeboorte. Voedingsadviezen gebaseerd op de gecorrigeerde leeftijd staan verderop in dit thema beschreven.
Vroegsignalering overige fysieke gevolgen in de eerste levensjaren
Onder 'Aanbevelingen' staan de aanbevelingen m.b.t. de vroegsignalering van de overige fysieke gevolgen die vaker bij te vroeg- en/of SGA-geboren kinderen voorkomen.
Interventies en doorverwijzing fysiek functioneren
Groeiafwijkingen in lengte, gewicht en hoofdomtrek
Veel kinderen die te vroeg en/of SGA geboren worden, vertonen een achterstand in lengtegroei, gewicht en hoofdomtrek. Bij de metingen dient altijd uitgegaan te worden van de gecorrigeerde leeftijd. Met name voor de prematuren geldt dat zij deze achterstand meestal grotendeels inlopen, voor SGA geboren kinderen is dit minder vaak het geval. Verwijzing naar gespecialiseerde zorgverleners (kinderarts) is alleen noodzakelijk als er een vermoeden is dat de groeiretardatie een symptoom is van andere problematiek of leidt tot emotionele of ontwikkelingsproblemen. Dit zal meestal pas op latere leeftijd zijn. Een naar boven afwijkende groei van de schedel kan een aanwijzing zijn voor een hydrocephalus en is een indicatie voor verwijzing naar de kinderarts.
Interventies/doorverwijzing bij afwijkingen:
- Door-/terugverwijzen naar kinderarts, met kopie van de verwijsbrief naar huisarts.
Richtlijnen die geraadpleegd kunnen worden:
- JGZ-richtlijn ‘Lengtegroei’.
- JGZ-richtlijn ‘Overgewicht - Preventie, signalering, interventie en verwijzing’.
Visuele- en gehoorstoornissen
Visuele stoornissen
Voor opsporing van visusproblemen wordt verwezen naar de JGZ-richtlijn ‘Opsporing Oogafwijkingen (2019)’.
Prematurenretinopathie (ROP)
Algemeen is men van mening dat kinderen met een geboortegewicht lager dan 1250 gram of een geboortegewicht lager dan 2000 gram die behandeld zijn met zuurstof, onderzocht moeten worden op retinopathie. De retinopathie treedt pas zes tot twaalf weken na de geboorte op en hier wordt op gescreend door de kinderarts. Een onderzoek door de oogarts is geïndiceerd tussen zes en twaalf weken na de bevalling. Strabismus, amblyopie en refractieafwijkingen Zoals wordt beschreven, hebben te vroeg geboren kinderen een verhoogd risico op strabismus, amblyopie en refractieafwijkingen.
Schalij-Delfos beveelt aan om kinderen geboren voor een zwangerschapsduur van 32 weken regelmatig te onderzoeken op de gecorrigeerde leeftijd van 1 jaar, 2,5 jaar en vlak voordat het kind naar de basisschool gaat, dus bij het laatste bezoek aan het consultatiebureau met 3 jaar en 9 maanden. Bij afwijkingen (bijv. ook CVI: cerebrale visuele informatieverwerkingsstoornissen) wordt het kind verwezen naar de oogarts.
Gehoorstoornissen
Voor de gehoorscreening van pasgeborenen bestaat een JGZ-Draaiboek Neonatale Gehoorscreening (2009). Dit heeft ook betrekking op kinderen die in een ziekenhuis zijn opgenomen na de geboorte, maar niet op kinderen die op een NICU zijn opgenomen. Voor kinderen die minimaal 24 uur op een NICU zijn opgenomen verzorgt de NICU de gehoorscreening. Een normale bevinding bij neonatale screening is geen garantie voor normaal gehoor tijdens de kinderleeftijd. Wanneer er aanwijzingen zijn voor gehoorafwijkingen (bij een vertraagde spraak- en taalontwikkeling en/of diffuse reactie van het kind op geluiden of niet-muzikaal brabbelen) wordt een kind verwezen naar een audiologisch centrum voor nadere diagnostiek en behandeling.
Interventies/doorverwijzing bij afwijkingen:
- Inlichten kinderarts en huisarts, eventueel doorverwijzen naar audiologisch centrum.
Richtlijnen die geraadpleegd kunnen worden:
- JGZ-richtlijn ‘Opsporing Oogafwijkingen (2019)’.
- NVK-richtlijn ‘Prematuren retinopathie’
- JGZ-Standaard Vroegtijdige Opsporing van Gehoorstoornissen 0-19 jaar.
BPD/longproblemen/benauwdheid
Een kind met BPD kan na ontslag nog ademhalingsproblemen hebben, met of zonder luchtweginfecties. Daarnaast bestaat verhoogde vatbaarheid voor (luchtweg)infecties en RVS-ziekte. Symptomen zijn benauwdheid, hoesten, kortademigheid na BPD/longproblemen.
Interventies/doorverwijzing bij afwijkingen:
- Gebruikelijke JGZ-adviezen, rekening houdend met verhoogde vatbaarheid en gevolgen van verkoudheid voor te vroeg en SGA geboren kinderen.
- Niet-rokenadvies aan ouders.
- Door-/terugverwijzen naar kinderarts, met kopie naar huisarts.
Richtlijnen die geraadpleegd kunnen worden:
- JGZ-richtlijn ‘Astma’.
Voedings- en eetproblemen
Kinderen die in hun eerste levensweken door sondes en/of intubatie een negatieve prikkeling hebben ervaren in het mondgebied, kunnen in een latere fase in de zuigelingentijd mondmotorische problemen hebben. Deze kunnen zich uiten in problemen met het drinken uit de borst of fles, waardoor al vrij vlot extra de hulp van een lactatiekundige, (kinder)diëtist of prelogopedist moet worden ingeschakeld. De werkgroep beveelt aan om bij de eetontwikkeling de leeftijd tot in elk geval 12 maanden te corrigeren voor vroeggeboorte. Voedingsadviezen gebaseerd op de gecorrigeerde leeftijd staan verderop beschreven.
Bij kinderen die op latere leeftijd problemen hebben met het eten van stukjes voeding als brood of stukjes fruit, moet men alert zijn op de mondmotoriek. Deze kinderen gaan als reactie op een stukje voeding direct kokhalzen en eventueel spugen, ze krijgen de voeding niet goed verwerkt in de mond. Het fysiologische proces is dan verstoord. Het is belangrijk dit signaal tijdig te herkennen en de expertise van een prelogopedist in te schakelen. Deze zal het kind begeleiden in het leren eten van vaste voeding en ouders de adviezen en ondersteuning geven die noodzakelijk zijn. Voor prelogopedie is een verwijzing van de huisarts of behandelend kinderarts noodzakelijk.
Interventies/doorverwijzing bij afwijkingen (voedingsproblemen):
- Door-/terugverwijzen naar (reeds betrokken) diëtist in het ziekenhuis of naar eerstelijns (kinder)diëtist. In enkele gevallen is reeds de (kinder)diëtist vanuit het ziekenhuis betrokken bij voedingsproblemen (regionaal verschillend).
- Tevens is het van belang aandacht te hebben voor tijdige en adequate introductie van vaste voeding (gecorrigeerde leeftijd 4-6 maanden).
- Door-/terugverwijzen naar de kinderarts indien er twijfels over of indicaties voor afwijkingen in neurologie/(neuro)motoriek zijn.
- Doorverwijzing naar prelogopedist bij primaire voedings-/eetproblemen. Soms heeft deze dan ook nog de hulp van de lactatiedeskundige, kinderdiëtist of orthopedagoog nodig.
- Voedingssamenstelling/verrijkte (post-discharge-)voeding. Er is nog geen landelijk standpunt over de voordelen en complicaties van verrijkte voeding bij te vroeg of SGA geboren kinderen. Aanbeveling is om in overleg met het ziekenhuis voor ontslag hier afspraken over te maken. De VOC pleit echter voor landelijke afspraken en landelijk is men in afwachting van een nieuwe NVK-richtlijn. Cochrane-reviews uit 2005, 2007 en 2012 concluderen uit een meta-analyse dat discharge-voeding op korte termijn (6 maanden) beperkt positieve effecten oplevert en vindt verder geen effecten op langere termijn (12 maanden en 18 maanden) (Henderson et al., 2005; Henderson et al., 2007; Young et al., 2012). Een artikel met een expert opinion van de ESPGHANvoedingscommissie adviseert in elk geval tot 40 weken na de conceptie (en in sommige gevallen tot 52 weken na de conceptie) post-discharge-voeding te overwegen en dit aan te passen aan de groei door constante groeimonitoring (Aggett et al., 2006). Zie ook onderstaande toegevoegde aanbevelingen vanuit het ‘Werkboek Enterale en parenterale voeding bij pasgeborenen’ (Lafeber en Van Zoeren-Grobben, 2012).
Richtlijnen/werkboeken die geraadpleegd kunnen worden:
- JGZ-richtlijn ‘Voeding en eetgedrag’.
- Werkboek Enterale en parenterale voeding bij pasgeborenen (Lafeber en Van Zoeren-Grobben, 2012), zie onderstaand.
Hier volgt een samenvatting van het hierboven genoemde werkboek ‘Enterale en parenterale voeding bij pasgeborenen’, die door H. Lafeber en M. van de Lagemaat speciaal is opgesteld voor deze richtlijn.
Voeding na ontslag voor te vroeg geboren kinderen
Uit het ‘Werkboek Enterale en parenterale voeding bij pasgeborenen’
Na ontslag moet een weloverwogen keuze gemaakt worden welke kunstvoeding aan te vroeg geboren kinderen gegeven wordt indien zij geen borstvoeding krijgen. Standaardkunstvoeding bevat mogelijk, naast onvoldoende vitamines en mineralen, onvoldoende eiwit voor een optimale hersenontwikkeling bij te vroeg geboren kinderen. Daarentegen zou te lang doorgaan met prematurenvoeding kunnen leiden tot een te snelle inhaalgroei, wat op lange termijn zou kunnen leiden tot insulineongevoeligheid, overgewicht en hart- en vaatziekten.
Cochrane-reviews uit 2007 en 2012 concluderen dat post-discharge-voeding op korte termijn (tot 6 maanden gecorrigeerde leeftijd) een beperkt positief effect op de groei heeft, maar concluderen nog geen eenduidig positieve effecten op de groei op lange termijn (12 en 18 maanden gecorrigeerde leeftijd) (Henderson, Fahey et al., 2007; Young, Morgan et al., 2012). Wel is nu in meerdere studies aangetoond dat post-dischargevoeding een positief effect heeft op de lichaamssamenstelling, vooral gedurende de eerste 6 maanden (Cooke, McCormick et al., 1999; Embleton and Cooke, 2003; Lapillonne, Salle et al., 2004; Amesz, Schaafsma et al., 2010; Cooke, Griffin et al., 2010).
Nederlands onderzoek (STEP-studie) laat zien dat te vroeg geboren kinderen (geboren na een zwangerschapsduur van < 32 weken), onafhankelijk van het type voeding, op de leeftijd van 6 maanden een vrijwel normaal gewicht bereiken, maar dat de kinderen die post-discharge-voeding krijgen relatief minder vetmassa en meer spierweefsel ontwikkelen dan kinderen die standaardkunstvoeding krijgen (Amesz, Schaafsma et al., 2010; Van de Lagemaat, Rotteveel et al., 2011). Bovendien hebben te vroeg geboren kinderen die post-discharge-voeding krijgen een betere botmineralisatie dan kinderen die standaardkunstvoeding of moedermelk krijgen (Van de Lagemaat, Rotteveel et al., 2012, in press).
Te vroeg geboren kinderen, geboren na een zwangerschapsduur van 32 weken of minder, die geen (of deels) borstvoeding krijgen, zijn na ontslag uit het ziekenhuis volgens de ESPGHAN-voedingscommissie het beste af met verrijkte voeding (post-dischargevoeding) tot ten minste 40-52 weken postconceptionele leeftijd (Aggett, Agostoni et al., 2006). Post-discharge-voeding bevat meer eiwit, calcium, fosfaat, ijzer en vitamine D en K dan standaardkunstvoeding. Het advies is om met post-discharge-voeding door te gaan tot het kind, gecorrigeerd voor de zwangerschapsduur, een SDS voor gewicht heeft bereikt van minimaal -1, maar niet langer dan de gecorrigeerde leeftijd van 6 maanden (Lafeber, Van Zoeren-Grobben et al., 2012).
Ook voor prematuren geboren na een zwangerschapsduur van 32-36 weken en met een geboortegewicht van 1500-200 gram is er mogelijk plaats voor post-discharge-voeding na ontslag. Binnenkort start een onderzoek naar de effecten van deze voeding op de groei en lichaamssamenstelling van deze groep kinderen.
Suppletie van vitamine K
Net als à terme zuigelingen hebben te vroeg geboren kinderen een verhoogd risico op vitamine K-deficiëntie door een lage vitamine K-spiegel bij de geboorte en een lage hoeveelheid vitamine K in moedermelk. Voor te vroeg geboren kinderen is het risico op vitamine K-deficiëntie mogelijk nog groter door onrijpheid van de lever. Om vitamine Kdeficiëntie te voorkomen krijgen alle te vroeg geboren kinderen op de eerste levensdag oraal 1 mg vitamine K. In overleg met de commissie voeding van de Nederlandse Vereniging voor Kindergeneeskunde (NVK) zijn richtlijnen ontwikkeld voor vitamine K-suppletie bij te vroeg geboren kinderen. Aan alle te vroeg geboren kinderen die moedermelk krijgen wordt vanaf dag 8 eenmaal per dag 150 μg vitamine K gegeven (tabel 5). Kinderen geboren na een zwangerschapsduur van 35 weken of meer, krijgen gedurende 12 weken vitamine K. Kinderen geboren na een zwangerschapsduur korter dan 35 weken krijgen vitamine K tot 12 weken nadat de gecorrigeerde leeftijd van 35 weken bereikt is (tabel 5).
Tabel 5. Suppletieadvies voor vitamine K
|
zwangerschapsduur en gewicht |
dosering vlak na geboorte |
dosering bij moedermelk op dag 8 (1) |
duur (2) |
|
≥ 35 weken |
1 mg oraal |
1 dd 150 μg oraal |
12 weken |
|
< 35 weken |
1 mg i.v. of 1 mg oraal |
1 dd 150 μg oraal |
vanaf 35 weken |
|
< 35 weken |
0,5 mg i.v. |
1 dd 150 μg oraal |
vanaf 35 weken |
1. Ook als “breast milk fortifier” (supplement ter verrijking van borstvoeding) gegeven wordt. Als de vitamine K binnen een uur na toediening wordt uitgespuugd, wordt de gift herhaald.
2. Suppletie kan gestaakt worden zodra minimaal 500 ml kunstvoeding per dag wordt gegeven (Lafeber, Van Zoeren-Grobben et al., 2012).
Suppletie van vitamine D
Na ontslag is de voeding bij te vroeg geboren kinderen (moedermelk of kunstvoeding) een belangrijke bron van calcium, fosfaat en vitamine D, welke van belang zijn voor een adequate botmineralisatie. Vitamine D regelt de opname van calcium uit het duodenum, terwijl fosfaat vooral passief opgenomen wordt. Circa 50-65% van het calcium uit de voeding wordt opgenomen.
Omdat vitamine D-tekort frequent voorkomt bij zwangere vrouwen, wordt geadviseerd om te vroeg geboren kinderen gedurende de eerste levensmaanden extra vitamine D-suppletie te geven. De hoogte van de vitamine D-suppletie is afhankelijk van het gewicht, zoals te zien is in onderstaand figuur 1, en is onafhankelijk van huidskleur en seizoen. Er staat hoeveel eenheden in totaal moeten worden gegeven en bij < 3 kg staan ook de extra eenheden die gegeven worden.
Wanneer het huidige gewicht boven de 3 kg is, wordt 400 IE/dag vitamine D gegeven, net als aan à terme zuigelingen. Vitamine D-suppletie wordt gecontinueerd tot de leeftijd van 4 jaar (Lafeber, Van Zoeren-Grobben et al., 2012).
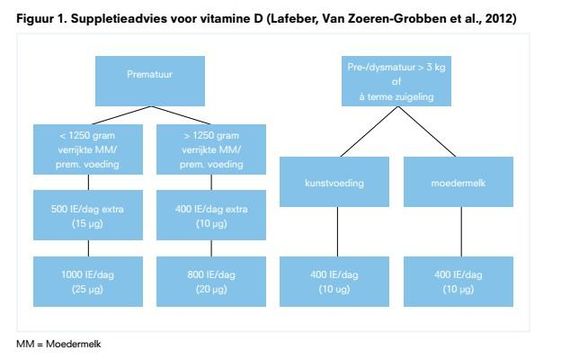
Suppletie van ijzer na ontslag
Te vroeg geboren kinderen hebben een verhoogde kans op ijzertekort. Bij de geboorte hebben deze kinderen reeds een lage ijzervoorraad, omdat de ijzervoorraad met name tijdens het derde trimester aangevuld wordt. Bovendien is het verbruik van ijzer hoger door een snelle groei en frequente bloedafname. Deze disbalans tussen ijzervoorraad en verbruik zorgt ervoor dat de ijzervoorraad bij te vroeg geboren kinderen meestal na 6-8 weken uitgeput is. Hoe lager het geboortegewicht is, hoe eerder de ijzervoorraad uitgeput is.
Moedermelk (met breasmilk fortifier) en standaardkunstvoeding bevatten onvoldoende ijzer om aan de behoefte van te vroeg geboren kinderen te voldoen. Bij te vroeg geboren kinderen wordt ijzersuppletie geadviseerd vanaf de leeftijd van 2-6 weken, tenzij deze kinderen post-discharge-voeding krijgen (tabel 6). Deze ijzersuppletie wordt gecontinueerd tot de leeftijd van 6-12 maanden (Lafeber, Van Zoeren-Grobben et al., 2012).
Tabel 6. Suppletieadvies voor ijzer bij te vroeg geboren kinderen
|
Gewicht |
1000-2000 g |
2000-2500 g |
> 2500 g |
|
|
Aanbevolen ijzerinname (mg/kg/d) |
2-3 |
2-3 |
1 |
1 |
|
Moedermelk (evt. met fortifier) (mg/100 ml) |
0,03-0,06 |
0,03-0,06 |
0,03-0,06 |
0,03-0,06 |
|
Standaardkunstvoeding (mg/100 ml) |
0-0,8 |
0-0,8 |
0-0,8 |
0-0,8 |
|
Post-discharge-voeding (mg/100 ml) |
1,6-1,8 |
1,6-1,8 |
1,6-1,8 |
1,6-1,8 |
|
Extra ijzersuppletie(mg/kg/d) |
2-3 |
2-3 |
nee |
nee |
Deze tabel is aangepast aan aanleiding van (Lafeber, Van Zoeren-Grobben et al., 2012)
Te vroeg geboren kinderen krijgen ijzersuppletie vanaf 2-6 weken tot de leeftijd van 6-12 maanden, alleen bij borstvoeding of standaardkunstvoeding en niet bij post-discharge-voeding.
Liesbreuken, vaccinaties en andere fysieke gevolgen
Het verwijsbeleid bij liesbreuken, vatbaarheid voor (RS-)virussen, infecties, anemie, strabismus, icterus prolongatus > 3 weken, snelle toename hoofdomtrek, ademhalingsproblemen, tonusregulatieproblematiek, heropnames in het ziekenhuis en bij andere fysieke gevolgen die in de eerste twee jaar optreden zal aansluiten bij het beleid bij niet te vroeg of SGA geboren kinderen met dezelfde problematiek en soms een indicatie zijn voor overleg en terug-/doorverwijzen naar de kinderarts en/of huisarts. ‘Normale’ gevolgen van vroeggeboorte in de eerste levensjaren die meestal geen directe actie behoeven (na overleg met kinderarts) zijn: afwijkingen als gevolg van het lange liggen (bijvoorbeeld afgeplat hoofd), littekens van infusen e.d., nog niet ingedaalde testikels (de testikels dalen vaak later vanzelf in, dit moet wel binnen 6 maanden kalenderleeftijd gebeurd zijn, zie multidisciplinaire richtlijn Signalering en verwijzing bij niet-scrotale testes op de NCJ-richtlijnen website), navelbreuken, huilen en overprikkelbaarheid (bij huilen/ overprikkelbaarheid kan een gedragsinterventie als IBA-IP/ToP-ondersteuning (zie losse bijlage Interventies NICU-afdeling of vlak na ontslag) ingezet worden).
Omdat deze laatstgenoemde klachten uiting kunnen zijn van onderliggende problematiek is het van belang (kort) met de kinderarts te overleggen. In alle gevallen kunnen de gewoonlijke JGZ-adviezen gegeven worden en blijft oplettendheid van belang. Hydrocephalus (een waterhoofd) kan bij kinderen die te vroeg geboren zijn ontstaan na post-hemorragische ventrikeldilatatie (PHVD; zie ook richtlijn ‘Behandeling hydrocephalus bij 0-2 jarigen’, een initiatief van de Nederlandse Vereniging voor Neurochirurgie (NVVN) uit 2011).
Bij de eerste set vaccinaties wordt aanbevolen:
- Om niet te corrigeren voor de vroeggeboorte of het geboortegewicht.
- Bij kinderen die geboren zijn met een zwangerschapsduur van minder dan 32 weken 24-48 uur monitorbewaking te overwegen in verband met het verhoogde risico op cardiorespiratoire incidenten, dit ter beoordeling door de kinderarts.
- Passieve immunisatie tegen RSV-ziekte te indiceren voor: ex-prematuren met BPD, kinderen met ernstige BPD en behandelingbehoefte in het 2e levensjaar, ex-prematuren met een zwangerschapsuur van < 32 weken (standpunt Nederlandse Vereniging voor Kindergeneeskunde (Del Canho et al., 2007)). Bij ontslag uit het ziekenhuis met monitor en/of sondevoeding thuis wordt aanbevolen om de ervaringen van ouders hiermee bij het eerste JGZ-huisbezoek/eerste contactmoment JGZ na ontslag met hen te bespreken en dit op te nemen in de (warme) overdracht met het ziekenhuis rondom ontslag (zie ook hoofdstuk 2 Samenwerking en afstemming in de zorgketen).
Richtlijnen die geraadpleegd kunnen worden met betrekking tot overige fysieke gevolgen:
- Multidisciplinaire richtlijn ‘Signalering van en verwijzing bij niet-scrotale testes’.
- JGZ-richtlijn ‘Preventie, signalering en aanpak van voorkeurshouding en schedelvervorming’.
- Kennissynthese en LESA Dysplastische Heup Ontwikkeling (DHO).
Gevolgen ouders
| Niveau van bewijs | Conclusie gevolgen ouders: ouderlijke stress, depressie en angst | Literatuur |
| Niveau 1 |
Ouders van te vroeg en/of SGA geboren kinderen kunnen last hebben van depressie, angst, ouderlijke stress en slaapproblemen en ervaren een hogere familie-/sociale/financiële last dan ouders van op tijd geboren kinderen. De mate van deze gevolgen voor ouders hangt samen met een lager geboortegewicht, hoger gezondheidsrisico en ontwikkelingsachterstand van het kind en met ouderfactoren (zoals een groter aantal stressoren, een angstige persoonlijkheid, een eerder doorgemaakte depressie, een lagere sociaaleconomische status en de huwelijkse staat van ouders). |
A2 Melnyk, 2008; Miles, 2007 B Moore, 2006; Singer, 2007; Carvalho, 2008; Padovani, 2009 C Lee, 2009 |
| Niveau van bewijs | Conclusie gevolgen ouders: posttraumatische stress | Literatuur |
| Niveau 3 |
Ouders van te vroeg of SGA geboren kinderen ervaren symptomen van posttraumatische stress met betrekking tot de vroeggeboorte en opname van hun kind, vanaf ontslag tot zelfs 3 jaar na de te vroege geboorte. |
C Karatzias, 2007 |
| Niveau van bewijs | Conclusie gevolgen ouders: ouder-kind interactie en hechting | Literatuur |
| Niveau 2 |
Ouders van te vroeg of SGA geboren kinderen kunnen meer opdringerig/ controlerend/overbeschermend ouder-kindinteractiegedrag laten zien en een vertekend beeld hebben van hun kind, hetgeen een negatieve invloed kan hebben op het gedrag van het kind. Een ontwikkelingsachterstand en functionele beperkingen van het kind en een meer angstige persoonlijkheid, meer posttraumatische stress en een lagere sociaaleconomische status (SES) van ouders hebben een negatief effect op de ouderkindinteractie, terwijl sociale steun, steun van de partner en een goede kwaliteit van het huwelijk van ouders de ouder-kindinteractie positief beïnvloeden. |
A2 Wightman, 2007 B Feldman, 2006; Zelkowitz, 2007; Zelkowitz, 2009; Forcada-Guex, 2010 |
| Niveau van bewijs | Conclusie interventies/ondersteuning ouders | Literatuur |
| Niveau 3 | Ouders geven aan behoefte aan en profijt van ondersteuning te hebben rondom en na het ontslag bij de nazorg van hun te vroeg of SGA geboren kind. | C. Pritchard, 2008; Van der Pal, 2009; Koldewijn, 2009 |
| Niveau van bewijs | Conclusie ondersteuning ouders vanuit de JGZ | Literatuur |
|
Niveau 3 |
Ouders geven aan behoefte aan en profijt van ondersteuning door de JGZ te hebben na ontslag bij de nazorg voor hun te vroeg of SGA geboren kind. | C. Duys-Fransen, 2008 |
Basiskennis psychosociale gevolgen voor ouders zelf
Ouderlijke stress, depressie en angst
Bij ouders van 64 kinderen met een extreem laag geboortegewicht (minder dan 750 gram), 54 kinderen met een laag geboortegewicht (750-1500 gram) en 66 kinderen met een normaal geboortegewicht werd onderzocht wat de last voor de familie (op de Family Burden Interview) en psychische klachten van ouders (op de Brief Symptom Inventory) waren op 11- tot 14-jarige leeftijd van hun kind (Moore et al., 2006). Het bleek dat de last voor de familie en psychische klachten van ouders het hoogst waren bij de ouders van kinderen met een geboortegewicht onder de 750 gram, maar dat dit varieerde per leeftijd en afhing van de familieomstandigheden (stressoren en hulpmiddelen). Het aantal (omgevings)stressoren had op beide uitkomstmaten (familielast en psychische klachten van ouders) een negatieve invloed.
Onderzoek van ouders met kinderen met een geboortegewicht van < 1500 gram (110 hoogrisicokinderen en 80 laagrisicokinderen) (Singer et al., 2007) liet zien dat zij ten opzichte van ouders van 112 (voldragen) controlekinderen verschilden in: minder consensus met partner, meer zorgen over de gezondheid van het kind, minder ouder-kindconflicten, minder jaren opleiding, meer familie- en sociale impact, meer persoonlijke en financiële problemen en meer ouderlijke stress. Hoewel deze ouders verhoogde stress en spanningen hadden, bleken zij betere copingstrategieën (minder ontkenning en vermijding) toe te passen. Ouders van kinderen met een geboortegewicht onder de 1500 gram met een hoog risico hadden, vergeleken met ouders van kinderen met eenzelfde geboortegewicht maar een laag risico, slechtere scores op diverse uitkomstmaten (o.a. verhoogde ouderlijke stress). Er werd geen significant verschil gevonden ten aanzien van kundig opvoeden, scheidingen, ouder-tevredenheid, huwelijk-tevredenheid, familiecohesie en psychische klachten van ouders. De psychische klachten van moeders hingen samen met meerlingen, lage sociaal-economische status (SES) van ouders en een ontwikkelingsachterstand van het kind.
Een exploratief onderzoek (Lee et al., 2009) naar de slaapproblemen van 20 moeders van kinderen met een geboortegewicht onder de 2500 gram liet zien dat deze moeders tijdens de nacht gemiddeld minder dan de gemiddelde norm slapen. Daarnaast deden deze moeders er langer over om in slaap te komen dan gemiddeld, werden ze vaker tussendoor wakker, sliepen ze langer overdag en hadden ze vaker last van verstoorde slaap. Deze moeders hadden gemiddeld een lagere mentale gezondheidsgerelateerde kwaliteit-van-levenscore (dan de USA-norm), die samenhing met een verstoorde slaap. Ook hadden zij significant hogere depressie-scores (op de Edinburgh-Postnatal Depression Scale) dan de Amerikaanse norm.
Er is, binnen een RCT met 246 kinderen met een laag geboortegewicht, gekeken naar de invloed van diverse voorspellers op het ontstaan van depressie en angst bij moeders en op de ouder-kindinteractie bij het toetsen van het theoretische model van de COPEinterventie (Creating Opportunities for Parent Empowerment-interventie) (Melnyk et al., 2008). Naast het COPE-programma hadden sociaal-economische status en de ‘trait’ angstige persoonlijkheid van de moeder (op de State-Trait Anxiety Inventory; deze meet ‘trait’: meer persoongebonden eigenschap/langdurige angstdispositie/aanleg, versus ‘state’: angst als tijdelijke reactie) ook een grote invloed op alle uitkomstmaten. Hoewel een lagere sociaal-economische status een negatieve invloed had op depressie, angst en de ouder-kindrelatie, had het een positieve invloed op het zelfvertrouwen van ouders.
In de literatuur zijn weinig grote trials naar klinische depressie en angst bij ouders terug te vinden. De meeste recente grote trials beschrijven de invloed van een depressie van de moeder tijdens de zwangerschap op vroeggeboorte en het effect van interventies op depressie en angst van ouders als uitkomstmaat. De onderzoeken die gevonden zijn in de literatuur zijn vaak gedaan met kleine groepen ouders en laten zien dat ouders van te vroeg en/of SGA geboren kinderen vaak last hebben van klinische symptomen van angst en depressie, vooral bij opname van het kind. Deze symptomen nemen in toenemende mate af na ontslag tot een jaar na de geboorte (Carvalho et al., 2008; Padovani & Carvalho, 2009). Een groter descriptief onderzoek uit de Verenigde Staten met 102 moeders liet zien dat zij veel symptomen van depressie lieten zien en dat deze afnamen tot een half jaar na de geboorte en daarna stabiel bleven. Depressieve symptomen waren binnen dit onderzoek het hoogst bij: ongetrouwde moeders, moeders van kinderen die heropgenomen moesten worden en moeders die rapporteerden meer stress over de veranderde moederrol en zorg over de gezondheid ervaren te hebben tijdens de opname van hun kind (Miles et al., 2007).
Posttraumatische stress
Een systematische review naar studies over posttraumatische stress (PTS) van ouders van te vroeg geboren kinderen (Karatzias et al., 2007) vond slechts 5 kleine, deels observationele studies. Alle 5 gevonden studies vonden dat symptomen van posttraumatische stress veel en vaker voorkomen bij ouders van te vroeg geboren kinderen. Een van de studies vond dat 18 maanden na de geboorte 67% van 50 moeders van te vroeg geboren kinderen symptomen van klinische PTS vertoonden, versus 6% bij een controlegroep (n = 25). Een andere studie vond dat alle 30 geïnterviewde moeders van te vroeg geboren kinderen met een hoog risico 6 maanden na de geboorte ten minste 1 van de 3 symptomen van posttraumatische stress hadden (24 x herbeleven, 24 x vermijden en 26 x spanning), 12 moeders hadden 2 en 16 moeders hadden 3 symptomen. Bij dit onderzoek bleek dat de ernst van de medische conditie van het kind invloed had op de posttraumatische stress van moeders. Een derde studie liet zien dat 50 moeders van te vroeg geboren kinderen meer traumatische symptomen lieten zien in vergelijking met een controlegroep en de symptomen verminderden niet met het verstrijken van de tijd. Een vierde onderzoek naar het effect van een speciale interventie gericht op het verminderen van posttraumatische stress voor ouders (1 sessie met een psycholoog 5 dagen na de geboorte) liet zien dat 9 van de 25 moeders in de interventiegroep en 19 van de 25 moeders in de controlegroep traumatische symptomen hadden. De vijfde studie liet zien dat 40 (groot)moeders 3 jaar na de vroeggeboorte nog levendige herinneringen hadden aan het uiterlijk, het gedrag en de pijn van het kind en aan de procedures bij opname op de neonatologieafdeling. De auteurs van deze systematische review (Karatzias et al., 2007) waarschuwen voor de soms zwakke methodologie van deze studies, waardoor precieze prevalentie en de vroeggeboorte als oorzaak niet volledig bevestigd kunnen worden.
Basiskennis gevolgen voor de ouder-kindinteractie en hechting
Feldman (Feldman et al., 2006) onderzocht een groep van 120 te vroeg (< 36 weken) geboren kinderen (groep 1: 40 te vroeg en SGA geboren kinderen, groep 2: 40 AGA-kinderen gematcht op geboortegewicht, groep 3: 40-AGA kinderen gematcht op zwangerschapsduur). De moeder-kindinteractie op de gecorrigeerde leeftijden van 3 maanden en 24 maanden werd op video opgenomen en gescoord (met de Coding Interactive Behavior). Het bleek dat de 40 ouders van de SGA geboren kinderen meer opdringerig (‘intrusive’) interactiegedrag lieten zien op beide leeftijden en dat de SGA geboren kinderen meer negatief gedrag (moeheid, huilen, vermijdingsgedrag) vertoonden tijdens moeder-kindinteractie op de leeftijd van 24 maanden dan de controlekinderen. In dit onderzoek hing het cognitief functioneren van de kinderen op 24 maanden onder andere samen met de mate van opdringerig interactiegedrag van de moeder.
Een onderzoek bij 217 ouders van kinderen met een geboortegewicht van < 1000 gram liet zien dat deze ouders significant hoger scoorden op ‘overbescherming’ (op de Parent Protection Scale) in vergelijking met 176 ouders van kinderen met een normaal geboortegewicht, na correctie voor sociaal-economische status, afkomst, geslacht en leeftijd kind, vooral op de subschaal ‘controlegedrag moeder’ (Wightman et al., 2007). Dit verschil was niet meer significant na exclusie van de kinderen met neurosensorische afwijkingen (cerebrale parese/blind/doof). Het percentage ouders dat boven 2 standaarddeviaties van de norm scoorde was wel voor beide groepen significant verschillend (10% versus 2%; en na exclusie van kinderen met neurosensorische afwijkingen 8% versus 2%). In een multivariaat model hing overbescherming door ouders significant samen met een lagere sociaal-economische status, functionele beperkingen en neurosensorische en IQafwijkingen van het kind.
Ouders van 47 te vroeg geboren kinderen lieten minder vaak wederzijds meewerkende interactie met hun kind zien en moeders hadden minder vaak een gebalanceerd beeld van hun kind in vergelijking met ouders van 25 voldragen kinderen (Forcada-Guex et al., 2010). In dit onderzoek hing een hogere posttraumatische stress van moeder samen met een vertekend beeld dat moeders hadden van hun kind en een meer controlerend gedrag binnen de moeder-kindinteractie, waarbij uit eerder onderzoek van de auteur bleek dat dit een negatieve invloed heeft op het gedrag van het kind.
Bij een recent Nederlands onderzoek met 94 kinderen die zijn geboren met een zwangerschapsduur van < 30 weken en/of een geboortegewicht van < 1000 gram werd gevonden dat moeders op de 5-jarige leeftijd van het kind een minder ondersteunende en meer bemoeiende interactie met hun kind lieten zien in vergelijking met 84 op tijd geboren kinderen en hun moeders. Moeders met een lagere sociaal-economische klasse en die een kind hadden met een handicap lieten een lagere kwaliteit van moeder-kindinteractie zien (Potharst et al., 2012).
Ander recent Nederlands onderzoek vond dat ouders van 68 mild te vroeg geboren kinderen en 63 zeer te vroeg geboren kinderen een verhoogde mate van hechting aangaven op 2 instrumenten die zij een maand na geboorte invulden (in vergelijking met de ouders van 69 à terme geboren kinderen) (Hoffenkamp et al., 2012).
Voorspellers/risicofactoren van problematiek met betrekking tot interactiegedrag
Uit een onderzoek bleek dat het interactiegedrag van vader en moeder tijdens een voeding vlak voor ontslag uit het ziekenhuis het best voorspeld werd door de meer persoonsgebonden ‘trait’ angstaanleg van beide ouders en niet significant samenhing met het gezondheidsrisico van het kind (Zelkowitz et al., 2007). Daarnaast waren bij het interactiegedrag van moeder haar opleiding, de kwaliteit/flexibiliteit binnen het huwelijk en de steun van haar partner van belang. In een regressiemodel bleek de angst van moeder (88 moeders) samen te hangen met een lager geboortegewicht en kortere zwangerschapsduur bij geboorte, lagere opleiding van moeder, burgerlijke staat, land van herkomst, sociale steun en kwaliteit van het huwelijk. Een angstige persoonlijkheid van 76 vaders hing in een regressiemodel samen met: land van herkomst, kwaliteit van het huwelijk en de sociale steun van zijn eigen ouders, maar niet met SES of het gezondheidsrisico van het kind.
Onderzoek naar de interactie van 56 moeders met hun kind met een geboortegewicht onder de 1500 gram laat zien dat een meer angstige persoonlijkheid van moeder op de neonatologie-afdeling samenhangt met het gedrag van moeder en kind op de gecorrigeerde leeftijd van 24 maanden (Zelkowitz et al., 2009). Bij de moeder betrof het met name sensitiviteit, structurering, niet-invasief en niet-vijandig gedrag, bij het kind met name betrokkenheid. Naast angst van de moeder tijdens de opname had alleen het aantal jaar opleiding van moeder een significante samenhang met het gedrag van moeder met betrekking tot sensitiviteit en structurering. Alleen bij de mate van sensitiviteit van de moeder hing, naast de angstige persoonlijkheid, ook de opleiding van moeder hier significant mee samen.
Vroegsignalering gevolgen voor ouders
Het is van belang om bij ouders na te gaan hoe zij de vroeggeboorte en opname van hun kind ervaren hebben. Ouders kunnen nog met onverwerkte emoties en zelfs schuldgevoelens als gevolg van de vroeggeboorte zitten. Hierbij is het van belang op de hoogte te zijn van risicofactoren (zie Basiskennis psychosociale gevolgen voor ouders zelf). Daarnaast is het goed om de ouder-kindinteractie/-hechting te monitoren en alert te zijn bij een niet-pluisgevoel. Hiervoor kunnen de gebruikelijke instrumenten binnen de JGZ gebruikt worden of dit kan actief nagevraagd worden bij ouders gedurende de diverse contactmomenten. Ook dienen de ervaringen met ouders vanuit het ziekenhuis goed overgedragen te worden aan de JGZ.
Interventies en doorverwijzing gevolgen voor ouders
Sub-uitgangsvraag
Hoe kunnen ouders optimaal en eenduidig ondersteund worden bij de zorg voor hun te vroeg of SGA geboren kind?
Ervaringen van ouders met (na)zorg en ondersteuning
Bij 3 focusgroepen (Pritchard et al., 2008) met in totaal 15 ouders van Low Birth Weightkinderen (geboortegewicht < 1250 gram) van 2, 4 en 7 jaar oud in Australië over de nazorg van hun kind kwamen drie dominante themas naar voren:
1. Ondersteuning bij het benaderen van/de toegang tot de juiste instanties.
Ouder gaven vaak een abrupte stop van de follow-up vanuit het ziekenhuis aan met weinig opties voor doorverwijzing. Bovendien was de gespecialiseerde zorg soms lastig toegankelijk door lange wachtlijsten, kosten en vaste afspraaktijden en bestaat er verschil in nazorg tussen regio’s (bijv. soms wel thuisbezoeken en soms niet). Ouders pleiten voor een gedecentraliseerd model van de zorg, zodat geïndividualiseerde zorg en een meer pragmatische benadering van de ondersteuning voor ouders mogelijk zijn.
2. Het ontvangen van consistente informatie.
Ouders waren tevreden over de consistentie bij de follow-up vanuit NICU’s, maar minder tevreden over specialisten die niet bekend waren met de historie van het kind. Dit was een reden waarom zij soms minder bereid waren om adviezen op te volgen. Ouders zouden een folder met informatie (ook over de zorgmogelijkheden) erg waarderen, met daarnaast promotie van ouderverenigingen en zorginitiatieven en -programma’s vanuit bijvoorbeeld een centraal informatiecentrum.
3. Ondersteuning van eigen effectiviteit van ouders bij de nazorg voor hun kind.
Ouders gaven aan dat een familiebrede gerichte aanpak maakt dat instructies beter te begrijpen zijn voor ouders en het zelfvertrouwen in de eigen effectiviteit van handelen bevordert. Ook moet de samenwerking tussen ouders en professionals bevorderd worden.
De werkgroep voegt toe dat uit focusgroepen met Nederlandse ouders, georganiseerd door TNO en de Vereniging van Ouders van Couveusekinderen (VOC), naar voren kwam dat de periodes rondom overplaatsing naar het perifere/regionale ziekenhuis en ontslag uit het ziekenhuis voor ouders zeer stressvol kunnen zijn en dat ouders daarbij extra begeleiding/ondersteuning behoeven. Ouders geven aan nazorgtrajecten zoals in Dordrecht en Leeuwarden en ToP-/IBA-IP-ondersteuning (zie Expertisecentrum Ontwikkelingsondersteuning Prematuren , EOP) als zeer positief te ervaren. De auteurs bevelen aan om ouders eenduidige en geclusterde ondersteuning aan te bieden, waarbij van belang is dat: de verantwoordelijkheid voor het overbrengen van informatie tussen zorgverleners niet voornamelijk bij de ouders ligt, de zorgen van ouders erkend worden en ouders ondersteund worden bij het zoeken naar informatie en het aanvragen van (financiële en werkgerelateerde) ondersteuning en specialistische (na)zorg voor hun kind (Van der Pal et al., 2009).
Het in de losse bijlage Interventies NICU genoemde IBA-IP-project, waarbij de kinderfysiotherapeut kort voor ontslag in het ziekenhuis en kort na ontslag thuis kwam, en ontwikkelingsgerichte zorg tijdens opname op de afdeling werden ook als zeer positief ervaren door de ouders.
De werkgroep vult aan dat momenteel door de Universiteit Utrecht onderzoek gedaan wordt naar de effecten van positief opvoeden (Triple P) bij ouders van te vroeg geboren kinderen. Deze interventie wordt reeds door de JGZ aangeboden en de resultaten van dit onderzoek worden nog verwacht. In Tilburg wordt momenteel onderzoek gedaan naar het effect van videohometraining met ouders van te vroeg geboren kinderen (Tooten et al., 2012). De werkgroep is van mening dat dergelijke opvoedingsondersteuningsprogramma’s ook voor ouders van te vroeg en/of SGA geboren kinderen zeer zinvol kunnen zijn.
Ondersteuning ouders door JGZ
Een JGZ-verslag waarin de literatuur, bestaande protocollen en interviews met ouders van te vroeg en SGA geboren kinderen beschreven staan (Duys-Fransen,2008) concludeerde dat er voornamelijk literatuur verschenen is op het gebied van zorg na ontslag, het belang van huisbezoeken, matig te vroeg geboren kinderen en protocollen binnen Nederland. Na ontslag ervaren ouders veel bezorgdheid en depressie, hebben zij baat bij sociale steun en praten met lotgenoten en blijken ouders tevreden met de ondersteuning van de JGZ-verpleegkundige, maar zij zouden liever meer ondersteuning willen. Ook blijkt dat een huisbezoek tijdens opname en na ontslag uit het ziekenhuis een goede basis is en kan leiden tot een betere sociaal-emotionele ontwikkeling, betere hechting, een betere ouder-kindrelatie en minder ouderlijke stress. Voorwaarde is dat er, naast de huisbezoeken, ook medische steun en participatie van ouders is. De American Academy of Pediatrics (AAP) adviseert een behandelplan op te stellen vóór ontslag uit het ziekenhuis met de volgende onderwerpen: voorlichting, overdracht, beschrijving bestaande medische problemen, ontwikkelen ‘naar-huisplan’, inschakelen andere hulpverleners en bepalen benodigde nazorg. Ook blijkt dat matig te vroeg geboren kinderen wel gezonder zijn dan ernstig te vroeg geboren kinderen, maar dat er ook binnen deze groep aanzienlijke gezondheidsrisico’s bestaan waar professionals zich bewust van zouden moeten zijn en waar begeleiding voor moet zijn. Daarnaast beschrijven diverse protocollen binnen Nederland dat de overgang van ziekenhuis naar huis stressvol is voor ouders.
Het consensusdocument ‘‘Nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico’ uit 1997, die onvoldoende geïmplementeerd was, geeft adviezen voor extra huisbezoek, extra consulten bij de consultatiebureauarts, telefonisch contact en overdracht aan andere disciplines. Uit de interviews blijkt dat ouders de vroeggeboorte als zeer ingrijpend beleefd hebben, dat zij overwegend prettige ervaringen hebben met uitgestelde kraamzorg en goede ervaringen met de jeugdverpleegkundige. Daarnaast wordt soms een kennistekort van de JGZ ervaren. Ouders ervaren regelmatig problemen na ontslag van hun kind met voeding, gedrag, verzorging en hechting. Zij krijgen veel steun uit hun omgeving. Ouders geven aan meer ondersteuning nodig te hebben op het gebied van borstvoeding, meer uren uitgestelde kraamzorg, lotgenotencontact (bijvoorbeeld via de Vereniging van Ouders van Couveusekinderen), meer kennis over prematuren bij het consultatiebureau (CB) en meer aandacht voor de beleving van de moeder en hechting met het kind. Het is van belang om met een verwerkingstijd rekening te houden die per individuele ouder verschillend zal zijn. Zorg/ondersteuning te duidelijk aanbieden of opdringen kan averechts werken. Het is vooral van belang om te blijven benoemen dat er ondersteuning is, indien gewenst of noodzakelijk.
Momenteel wordt een JGZ-richtlijn ‘Opvoedingsondersteuning’ ontwikkeld en de JGZrichtlijn ‘Kindermishandeling’ kan reeds geraadpleegd worden voor mogelijke vroegsignaleringsinstrumenten:
- Signaleringsinstrument Stevig Ouderschap (risicogroepsignalering door middel van de vragenlijst die hierbij gehanteerd wordt (0-1 jaar).
- Dienst Maatschappelijke Ontwikkeling-protocol (DMO-protocol), vragenlijst bij het programma Samen Starten, 0-2 jaar.
- Child Abuse Risk Evaluation (CARE-NL) (Agar, 2001), 0-1 jaar.
- Strengths and Difficulties Questionnaire (SDQ), 7-12 jaar gevalideerd (3-18 jaar).
- Kort Instrument voor de Psychologische en Pedagogische Probleem Inventarisatie (KIPPPI) (Kousemaker, 2004), 0-5 jaar.
- Psychosociale Problemen Bovenbouw Basisonderwijs (Psyboba), 10-12 jaar.
- Screeningsinstrument Psychische stoornissen (SPsy), voor 12 jaar en ouder gevalideerd.
Mogelijke interventies voor ouders die vanuit de JGZ kunnen worden ingezet:
- In gesprek gaan met ouders tijdens JGZ-contactmomenten en eerste huisbezoek/telefonisch contact kort na ontslag. Het is van belang om regelmatig met ouders hun ervaringen met postnatale/posttraumatische stress, de ouder-kindinteractie en opvoeding te bespreken die pas na ontslag duidelijker ervaren/zichtbaar kunnen worden.
- Ouders dienen voldoende informatie (aangepast aan vroeggeboorte) te krijgen met informatie over het nazorgtraject van het kind via bijvoorbeeld de foldertekst op de website of via de Vereniging van Ouders van Couveusekinderen (VOC).
- Het is van belang dat de afspraken vanuit het consultatiebureau, de NICU en het perifere ziekenhuis goed op elkaar afgestemd worden om ouders te ontlasten (meer hierover in thema 1 Samenwerking en afstemming in de zorgketen). Overwogen dient te worden een overlegboekje te implementeren dat ouders in beheer hebben namens de casemanager en waar de diverse zorgprofessionals en ouders zelf vragen, overdracht (samenvatting van de overdrachtsbrief uit het ziekenhuis), interventies, doorverwijzing, behoeften en testuitslagen in kunnen zetten. Mogelijk kan ook het groeiboekje al bij ontslag uit het ziekenhuis uitgedeeld worden met een speciaal inlegformulier erin. Ook zijn er regionaal initiatieven om een speciaal groeiboekje te maken voor deze kinderen. Tijdens de proefimplementatie van deze richtlijn in de regio Amsterdam werden bij ontslag uit het ziekenhuis twee kopieën van het overdrachtsformulier meegegeven aan de ouders: een formulier voor de ouders zelf en een formulier om aan de JGZ te overhandigen.
- Het is gewenst dat de ouders aanwezig zijn bij een eventuele warme overdracht van het ziekenhuis aan de JGZ voor ontslag.
- De interventies die de JGZ kan aanbieden kunnen regionaal per consultatiebureau variëren. In Amsterdam komen alle ouders in het Samen Starten-traject en het IBAIP-traject en kan op indicatie het ‘Triple P’ (pedagogisch) opvoedprogramma worden ingezet. Bij sommige consultatiebureaus kunnen ouders doorverwezen worden voor videohometraining/videointeractiebegeleiding via Bureau Jeugdzorg of een Opvoedpunt om de ouder-kindinteractie te bevorderen (in sommige regio’s kan dit direct via de JGZ of via een zgn. Infant Mental Health Centrum). Eventueel kan de JGZ ook op indicatie (mogelijk via de kinderarts) ouders doorverwijzen voor het IBA-IP-programma (nog niet landelijk geïmplementeerd) indien ouders hier nog niet aan deelnemen.
Doorverwijzing: Bij ernstige (opvoed)problemen is het van belang ouders door te verwijzen naar maatschappelijk werk (ondersteunen ouders) en/of pedagoog/psycholoog (ondersteunen opvoeding), in overleg met de kinderarts en/of huisarts, indien deze als casemanager voor de nazorg van het kind is aangewezen.
Mogelijke doorverwijzing bij problematiek van ouders: dient via de huisarts plaats te vinden.
Informatie voor ouders
Het is van belang om ouders goed te informeren over het hele traject en de JGZ-contactmomenten.
Om ouders te informeren over het nazorgtraject en de aanbevelingen die in deze richtlijn beschreven staan, is een foldertekst die gebruikt kan worden voor informatie aan ouders uitgedeeld kan worden. Ook kan verwezen worden naar het Belgische groeiboekje voor prematuren, dat te vinden is op: www.kindengezin.be/img/groeiboekje.pdf. Ook de VOC kan veel informatie bieden aan ouders, zoals het boekje ‘Eindelijk thuis’ en het Kenniscentrum Prematuren, beide te vinden op de website van de VOC; Care4Neo (voorheen www.couveuseouders.nl)
Overige overwegingen en aanvullingen
| Niveau van bewijs | Conclusie volgen van kinderen en ouders | Literatuur |
|
Niveau 2 |
Te vroeg of SGA geboren kinderen uit gezinnen met een hoog (sociaal) risico zijn moeilijker te volgen dan kinderen uit gezinnen met een lager sociaal risico. | B. Roberts, 2008; Callanan, 2001 |
Aanvulling gevolgen kinderen
Bovenstaand overzicht met de gevolgen voor te vroeg en/of SGA geboren kinderen die in de literatuur gevonden zijn laat zien dat binnen deze groep percentueel vaker een diversiteit aan morbiditeit kan voorkomen, van fysieke gevolgen in de eerste levensjaren tot (soms langetermijn)gevolgen op het gebied van gedrag en cognitie. De problematiek bij deze kinderen kan meervoudig complex zijn en daarom is het goed om alert te zijn op (soms onverwachte) combinaties van ernstige en milde problematiek. De kinderarts heeft in deze context vaak het beste beeld van de onderliggende mechanismen in verband met de (vroeg)geboorte en medische voorgeschiedenis. Voor ouders is het prettig als er een eenduidig advies gegeven kan worden door één professional. Onderzoek laat verder zien dat te vroeg geboren kinderen op de leeftijd van 4 jaar driemaal zo vaak (functionele) problemen laten zien op meerdere domeinen (Woodward et al., 2009) en het Nederlandse POPS-onderzoek laat zien dat 31,7% van deze te vroeg of SGA geboren kinderen op 19-jarige leeftijd een of meerdere matige tot ernstige problemen had op diverse domeinen (Hille et al., 2007). De gevolgen zijn vaak het meest ernstig voor kinderen die met een kortere zwangerschapsduur, een lager geboortegewicht of SGA geboren zijn. Daarnaast spelen andere risicofactoren een rol en het overzicht op de volgende pagina), waaronder het geslacht: jongens laten slechtere overlevingskansen en uitkomsten na vroeggeboorte zien (Ingemarsson, 2003). Hoewel een scala aan problemen is beschreven, zullen bij een deel van te vroeg of SGA geboren kinderen de bovengenoemde problemen zich niet voordoen en naarmate het kind minder vroeg is geboren wordt de kans groter dat de ontwikkeling normaal zal verlopen. Milde problematiek komt daarbij vaker voor dan ernstige, al komen milde problemen wel vaak in combinaties voor, waardoor de som van de problemen toch weer ernstig kan zijn. Ook kunnen gevolgen en problemen pas tijdens de schoolleeftijd zichtbaar worden. Om overdiagnostiek te voorkomen is het beoordelen van groei en ontwikkeling op basis van de gecorrigeerde in plaats van de kalenderleeftijd heel belangrijk. Een deel van de onderzoeken en informatie over de gevolgen voor te vroeg of SGA geboren kinderen is terug te vinden op het internet bij het Kenniscentrum Prematuren op de website van de Vereniging van Ouders van Couveusekinderen (VOC; Care4Neo, voorheen couveuseouders.nl).
Aanvulling vroegsignalering door de JGZ
Zoals eerder beschreven is de werkgroep van mening dat het onderzoek van kinderen naar de meeste gevolgen van vroeg- en/of SGA-geboorte over het algemeen reeds voldoende is opgenomen binnen de huidige JGZ-contactmomenten. De werkgroep adviseert om zoals gebruikelijk bij alle andere kinderen alleen op indicatie extra contactmomenten of onderzoeksinstrumenten in te zetten. Gezien de huidige ontwikkelingen rondom de flexibilisering van de contactmomenten wordt aanbevolen om deze kinderen een status toe te kennen waarbij zij extra aandacht krijgen.
LNF: signaleringsinstrumenten gebruikt bij follow-up door kinderartsen
In het landelijke follow-upprotocol van de werkgroep Landelijke Neonatale Follow-up (LNF) staat beschreven dat de kinderarts bij kinderen geboren bij een zwangerschapsduur van < 30-32 weken (dit verschilt per NICU) en/of met een geboortegewicht < 1000- 1250 gram (dit verschilt per NICU) op de gecorrigeerde leeftijden van 6, 12, 24 en 60 maanden neurologisch en antropometrisch onderzoek verricht. Door de ontwikkelingspsycholoog wordt de Bayley-ontwikkelingstest (BSID-II-NL) afgenomen op de gecorrigeerde leeftijd van 24 maanden. Op de leeftijd van 5 jaar wordt de Movement ABC-II en de WPPSI-III-NL-intelligentietest afgenomen. Op 2- en 5-jarige leeftijd wordt daarbij door ouders de CBCL-gedragsvragenlijst ingevuld. Op deze manier wordt bij de meest premature groep de neuromotore, mentale/cognitieve, gedrags- en motorische ontwikkeling goed gevolgd vanuit het oogpunt van goede patiëntenzorg en nazorg en deels vanuit wetenschappelijk oogpunt. Indien nodig kan vervolgens een interventie opgestart worden. Voor overdracht van de gegevens en samenwerking met de kinderarts verwijzen wij naar thema 1 Samenwerking en afstemming in de zorgketen van deze richtlijn. De follow-up bij te vroeg of SGA geboren kinderen gebeurt daarnaast vaak multidisciplinair, waardoor kinderen worden onderzocht door zowel bijvoorbeeld de JGZ-jeugdarts en de kinderarts als de kinderfysiotherapeut.
Communicatie naar ouders bij vroegsignalering/signalering;
Ouders moeten ervan op de hoogte zijn dat er bij de vroegsignalering bij deze kinderen door de JGZ rekening gehouden wordt met de (mate van) vroeggeboorte. Het is belangrijk om ouders gerust te stellen en te laten weten dat er rekening gehouden wordt met de voorgeschiedenis en dat een mogelijke milde achterstand nog ingehaald kan worden. Ook is van belang aan te geven dat eventuele achterstand gemonitord wordt en dat, als er zorgen zijn dit, eventueel in overleg met de kinderarts, opgepakt zal worden.
Aanvulling interventies en doorverwijzing door de JGZ
Het is van belang dat de JGZ op de hoogte is van mogelijke interventies waaraan ouders hebben deelgenomen in het ziekenhuis of vlak na thuiskomst uit het ziekenhuis. Een overzicht van mogelijke interventies (zoals bijvoorbeeld de ToP-ondersteuning rondom thuiskomst; zie EOP, Expertisecentrum Ontwikkelingsondersteuning Prematuren) wordt gegeven in de bijlage interventies NICU van deze richtlijn.
Vroege doorverwijzing
Een Australische studie onderzocht de relatie tussen de mate van handicap op de leeftijd van 2 jaar, sociale risicofactoren en het gebruik van ‘early interventions’(EI) (Roberts et al., 2008). De auteurs beschreven EI als (verwijzing naar) (para)medische hulpverlening zoals bijvoorbeeld logopedist en fysiotherapeut. Het cohort van 236 kinderen geboren na een zwangerschapsduur van < 30 weken of met een geboortegewicht van < 1250 gram werd op de leeftijd van 2 jaar onderzocht met behulp van de Bayley Scales of Infant Development (BSID-II). Een eventuele mentale en/of motorische handicap/achterstand werd ingedeeld in geen, mild, of matig tot ernstig. De ouders kregen een vragenlijst over sociale risicofactoren en het gebruik van EI. Het bleek dat de kinderen met een matige tot ernstige handicap vaker gebruikmaakten van EI (51,1%) dan kinderen met een milde handicap (27,9%). Na correctie voor de mate van handicap bleek dat kinderen met een hoger sociaal risico (gebaseerd op onder andere gezinssamenstelling, opleiding van eerste verzorger en leeftijd moeder bij de geboorte) minder vaak van EI gebruikmaakten (OR 0,25).
Follow-up/volgen van te vroeg of SGA geboren kinderen
Een Australische studie heeft onderzocht of er een verschil is tussen kinderen die makkelijk dan wel moeilijk te volgen zijn (Callanan et al., 2001). Het cohort bestond uit 51 kinderen geboren na een zwangerschapsduur van < 28 weken of met een geboortegewicht van < 1000 gram en 166 kinderen geboren met een geboortegewicht van < 1500 gram. Op de leeftijd van 5 jaar werden alle kinderen uitgenodigd voor een controle. Alle kinderen die op de eerste overeengekomen afspraak verschenen, werden als ‘makkelijk te volgen’ benoemd, de andere groep was ‘moeilijk te volgen’. Voorspellende factoren voor ‘moeilijk te volgen’ waren: niet-intact gezin, opleiding moeder < 12 jaar, meerlingen. Kinderen die moeilijk te volgen waren, hadden vaker een lage IQ-score, het gemiddelde IQ was lager en deze kinderen hadden vaker een neurosensorische beperking.
De rol van de JGZ bij interventies en doorverwijzing
De werkgroep is van mening dat de rol van de JGZ bij interventies, die tot nu toe voornamelijk ontworpen en uitgevoerd worden vanuit NICU-centra, vooral zal zijn om hiervan op de hoogte te zijn en ouders hierop te wijzen. Eventueel kan de JGZ ook betrokken worden bij interventies voor te vroeg of SGA geboren kinderen, vooral als zij onder één dak zitten met kinderartsen, psychologen, fysiotherapeuten et cetera in een nazorgbureau voor te vroeg of SGA geboren kinderen. Multidisciplinair overleg blijft hierbij van belang, vooral om ervoor te zorgen dat kinderen en ouders niet een overvloed aan interventies (aangeboden) krijgen of juist om ervoor te zorgen dat kwetsbare en (matig) te vroeg of SGA geboren kinderen niet buiten de boot vallen.
Van groot belang is de rol van de JGZ met betrekking tot de vroegsignalering en doorverwijzing van te vroeg of SGA geboren kinderen. De beschreven studies laten zien dat interventies het best ingezet kunnen worden na ontslag uit het ziekenhuis en dat zij het meeste effect hebben als ze van langere duur zijn. Het inzetten van interventies is vooral van belang bij: extreem te vroeg of SGA geboren kinderen, ontwikkelingsachterstand, gedragsproblemen bij het kind, opvoedingsproblemen en een lage opleiding/SES van ouders. Onderstaand worden eerst een aantal algemene aanbevelingen gegeven en worden vervolgens mogelijke doorverwijzing en interventies vanuit de JGZ per gevolg benoemd. Ondersteuning/interventies voor ouders wordt/worden in het volgende deel beschreven.
Algemene opmerkingen met betrekking tot doorverwijzing en interventies:
- (Terug)verwijzing naar de kinderarts: Het is van belang altijd naar de kinderarts door of terug te verwijzen bij problemen of in elk geval te overleggen met de kinderarts bij twijfel. Het kan zijn dat de achterstand op een domein samenhangt met problematiek op andere domeinen met een achterliggende oorzaak. Dit kan afhangen van de (medische) voorgeschiedenis en mate van ernst. De JGZ moet zich realiseren dat het probleem niet altijd door de prematuriteit veroorzaakt wordt en kan bij twijfel overleggen met de betrokken kinderarts. Bij kinderen die niet ernstig ziek zijn geweest in de neonatale periode moet naar andere oorzaken voor de ontwikkelingsachterstand worden gezocht door de kinderarts. Bij terug-/doorverwijzing naar de kinderarts dient ook de huisarts een kopie van de verwijsbrief voor het dossier te ontvangen.
- Als er geen behandelend kinderarts betrokken is bij de nazorg, dan dient via de huisarts doorverwezen te worden naar een kinderarts.
- Belangrijk is dat bij het testen van kinderen uitgegaan wordt van de gecorrigeerde leeftijd (dus leeftijd gerekend vanaf de à terme datum).
- Denk bij mogelijke interventies ook aan het inschakelen van regionale of plaatselijke instanties. Het samenstellen van een regionale sociale kaart is gewenst en dient goed afgestemd te worden via de casemanager. Een goed voorbeeld van ketenzorg is Integrale Vroeghulp. Integrale Vroeghulp is een samenwerkingsverband van meerdere (per regio verschillende) organisaties, waarbij de deskundigheid vanuit de eigen organisatie wordt ingebracht. Het is een regionaal netwerk voor vroegsignalering, integrale diagnostiek, gezinsondersteuning, onderwijs en zorg. In de Integrale Vroeghul regio’s wordt samengewerkt door in ieder geval de regionale MEE-organisatie, de sector kinderrevalidatie en de sector voor zorg voor kinderen met een verstandelijke handicap. Binnen het netwerk participeren ook de JGZ en kinderartsen (zie www.integralevroeghulp.nl).
- De aanbevelingen voor het kind tijdens opname gelden natuurlijk ook in de thuissituatie. Dit betreft aanbevelingen zoals het vermijden van stressvolle stimuli (zoals harde geluiden, fel licht, indringende geuren zoals parfum en deodorant), maar ook aanbevelingen omtrent de vatbaarheid voor infecties en de ouder-kindrelatie. Het is van belang dit met ouders te bespreken in de thuissituatie.
- Het is van belang afwijkende uitslagen en mogelijke risico’s (indien van toepassing) goed over te dragen aan de jeugdarts 4-19 jaar. Het is van belang om bij die overdracht goed aan te geven dat het om een te vroeg en/of SGA geboren kind gaat en dat eventuele problematiek ook pas rondom de schoolleeftijd zichtbaar kan worden.
Algemene aanbevelingen thema 2 Basiskennis JGZ (gevolgen kinderen en ouders), vroegsignalering en doorverwijzing/interventies
Aanbeveling basiskennis JGZ over gevolgen kinderen en ouders
- De JGZ heeft basiskennis over de diversiteit aan mogelijke problematiek bij zowel de kinderen zelf als bij de ouders van te vroeg of SGA geboren kinderen.
- De JGZ is op de hoogte van problematiek bij te vroeg of SGA geboren kinderen op de volgende gebieden: mentaal, (neuro)motorisch, psychosociaal en fysiek.
- De JGZ is op de hoogte van problematiek bij de ouders, zowel van de psychische en psychosociale gevolgen voor ouders zelf als de gevolgen voor de ouder-kindinteractie en voor het gehele gezin.
- De JGZ is op de hoogte van de risicofactoren, zowel kindfactoren als ouderfactoren.
- De JGZ is alert op deze gevolgen en bespreekt deze onderwerpen met ouders.
Aanbeveling basiskennis JGZ over problematiek kinderen
- De JGZ heeft basiskennis over de diversiteit aan mogelijke problematiek bij te vroeg of SGA geboren kinderen op de volgende gebieden: mentaal, (neuro)motorisch, psychosociaal en fysiek (zie tabel 1, inleiding thema 2).
- De JGZ is op de hoogte van de beschermende factoren en risicofactoren; dit betreft zowel kind- als ouderfactoren (zie tabel 1, inleiding thema 2).
- Deze basiskennis over problematiek bij kinderen en risicofactoren wordt via bijscholing of een aangestelde coördinator gewaarborgd.
Aanbeveling vroegsignalering bij te vroeg/SGA geboren kinderen binnen de JGZ
- De meeste gevolgen voor kinderen die te vroeg en/of SGA geboren zijn, zijn voldoende opgenomen binnen de huidige JGZ-contactmomenten en -richtlijnen.
- Bij flexibilisering van de contactmomenten wordt aanbevolen deze kinderen een status toe te kennen waarbij zij extra aandacht krijgen.
- De JGZ corrigeert voor vroeggeboorte zodat overdiagnostiek en onnodig doorverwijzen deels kunnen worden voorkomen, waarbij een goede afstemming met de kinderarts van belang blijft.
- De JGZ zorgt voor een goede afstemming van het diagnostische traject met de kinderarts (zie thema 1).
Aanbeveling interventies
- De JGZ is op de hoogte van welke aanvullende interventies ingezet kunnen worden voor te vroeg of SGA geboren kinderen.
- De JGZ is op de hoogte van de interventies en/of behandelingen die aangeboden worden aan een te vroeg of SGA geboren kind en zijn/haar ouders via de kinderarts of andere specialisten.
Aanbeveling indicaties voor doorverwijzing
- Indien de JGZ bij te vroeg of SGA geboren kinderen een afwijking of problematiek signaleert die niet (of niet in die mate) eerder bekend was, neemt de JGZ contact op met de kinderarts (met kopie van de verwijsbrief aan de huisarts).
- Als het kind niet bekend is bij een kinderarts of andere specialist (zoals een kinderrevalidatiearts of kinderfysiotherapeut) neemt de JGZ neemt contact op met de huisarts.
Aanbeveling basiskennis JGZ over problematiek ouders en gezin
- De JGZ heeft basiskennis over de diversiteit aan mogelijke problematiek bij ouders van te vroeg of SGA geboren kinderen, zowel over de psychische en psychosociale gevolgen voor ouders zelf, als over de gevolgen voor de ouder-kindinteractie en die voor het gehele gezin (zie tabel tabel, inleiding thema 2).
- De JGZ is op de hoogte van de risicofactoren; zowel kindfactoren als ouderfactoren (zie tabel, inleiding thema 2).
- De JGZ is alert op deze gevolgen voor ouders en bespreekt deze onderwerpen met ouders. De JGZ zet zo nodig interventies in of regelt ondersteuning (via bijvoorbeeld de huisarts).
Referenties
Zie referentielijst.