Richtlijn: Huidafwijkingen (2012)
Onderbouwing
De praktijk van de JGZ
Conclusie
- De JGZ heeft een taak in preventie, signalering, diagnostiek, begeleiding, behandeling en zo nodig verwijzing van/bij huidafwijkingen.
- Een volledige registratie van huidafwijkingen is daarbij van belang.
Wat zijn de taken van de JGZ
De JGZ heeft een rol in preventie, signalering, diagnostiek, begeleiding, behandeling en zo nodig verwijzing van/bij huidafwijkingen. De rol van de JGZ in preventie van huidafwijkingen ligt vooral in het geven van voorlichting en advies over huidverzorging en zonbescherming. Signalering van huidafwijkingen vindt in de JGZ op verschillende manieren plaats. Allereerst zijn er enkele huidafwijkingen die in aanmerking komen voor een meer actieve opsporing en verwijzing, vanwege een eventuele onderliggende aandoening (bijvoorbeeld opsporing van neurofibromatose type I door gericht te zoeken naar kinderen met meerdere café-au-lait-vlekken) en om ernstiger afwijkingen te voorkomen (bijvoorbeeld een bedreigd oog). Dat wil zeggen dat bij alle kinderen op vaste leeftijdsmomenten gezocht wordt naar tekenen van de betreffende huidafwijking. Daarnaast zijn er veel huidafwijkingen die niet in aanmerking komen voor actieve opsporing en/of verwijzing, maar die bij algemene inspectie gezien worden of waar ouders/jeugdigen vragen over hebben. Deze afwijkingen zijn veelal vrij onschuldig en zelflimiterend van aard, zoals luierdermatitis (luieruitslag), maar behoeven in een aantal gevallen wel behandeling. De JGZ kan daarbij adviezen geven over behandeling met zelfzorgmedicatie of verwijzen naar de huisarts. Andere afwijkingen, zoals eczeem, hebben een chronisch, intermitterend beloop. De JGZ kan een ondersteunende rol spelen in de behandeling van deze aandoeningen, door uitleg en behandel- en verzorgadviezen te optimaliseren en therapietrouw te bevorderen. 'Het welzijn van kinderen met een huidziekte' gaat verder in op de rol die de JGZ daarbij kan hebben.
Actieve opsporing van huidafwijkingen
Welke contactmomenten van belang zijn voor een aantal specifieke huidafwijkingen waarvoor verwijzing van belang is, is mede vastgesteld in een expertmeeting. De volgende huidafwijkingen komen in aanmerking voor actieve opsporing in de JGZ, omdat vroegsignalering een ernstigere afwijking of ernstiger lijden kan voorkomen (zie ook 'Verwijzen bij actieve opsporing'):
- Congenitale naevi
- Café-au-lait-vlekken
- Hemangiomen
- Vaatmalformaties
- Midline laesies
- Kindermishandeling/automutilatie
Efficiënte opsporing van huidafwijkingen op een minimaal aantal leeftijdsmomenten en met de minimale personele inzet vereist een clustering van de verschillende onderwerpen. Actieve opsporing van huidafwijkingen in de JGZ dient in de eerste vier jaar op zes verschillende momenten specifieke aandacht te hebben. Na de leeftijd van vier jaar vindt nog actieve opsporing van kindermishandeling en automutilatie plaats en follow-up van gevonden afwijkingen. Bij kinderen die op jongere leeftijd niet door de JGZ zijn gezien (bijvoorbeeld door verhuizing vanuit het buitenland) dient actieve opsporing van de huidafwijkingen alsnog aandacht te krijgen. Het geheel is samengevat in onder- staande tabel 1, waarin is beschreven wanneer dit minimale aantal contactmomenten plaats moeten vinden en wat de inhoud ervan is. Hierbij is aangesloten bij de huidige Richtlijn Contactmomenten (RIVM, 2003). Naast deze contactmomenten zal de huid op de andere standaardcontactmomenten ook geïnspecteerd worden en is het aan te bevelen ruimte te creëren voor extra contact- momenten op indicatie.
De JGZ (meestal de jeugdarts) geeft extra zorg aan kinderen in het speciaal onderwijs. Huidafwijkingen kunnen wijzen op syndromen die gepaard gaan met ontwikkelings- problemen. Bij het eerste onderzoek van deze kinderen en jongeren door de JGZ is de aanbeveling om de huid actief te inspecteren op café-au-lait-vlekken, vaatmalformaties en midline laesies.
Tabel 1: Actieve opsporing van huidafwijkingen in de JGZ: uitvoering van minimaal aantal contactmomenten en inhoud.
|
Wanneer |
Wat |
|
Alle contactmomenten 0-19 jaar |
|
|
En daarnaast: |
|
|
2 weken |
Inspectie gehele huid:
|
|
4 weken |
Inspectie gehele huid:
|
|
6-8 weken |
Inspectie gehele huid:
|
|
5-6 maanden |
Inspectie gehele huid:
|
|
11 maanden óf 14 maanden |
Inspectie gehele huid:
|
|
3 jaar en 9 maanden |
|
|
1e contact speciaal onderwijs |
Inspectie gehele huid:
|
Inspectie van de huid door de JGZ: rol bij kindermishandeling en automutilatie
De hierboven beschreven rollen kan de JGZ dragen door het hoge bereik, het frequente contact en de aard van het contact, waarbij de gehele huid met enige regelmaat bekeken zou kunnen worden. In de JGZ worden kinderen van 0 tot 4 jaar ontbloot (in luier/ondergoed) gezien, waardoor de gehele huid beoordeeld kan worden. Alleen bij het huisbezoek door de verpleegkundige is het advies het kind slechts ontbloot te zien tot de oksel in het kader van de opsporing hartafwijkingen (zie JGZ-standaard hartafwijkingen). In de JGZ 4-19 worden de kinderen van 5 jaar meestal nog in hun ondergoed gezien. Oudere kinderen worden echter steeds minder vaak ontbloot gezien. Een andere ontwikkeling is dat de face-to-facecontacten vaker zijn vervangen door vragenlijsten. Ook geven ouders en kinderen hierbij hun eigen grenzen aan. Beoordeling van de huid vindt dus alleen plaats op indicatie of naar wens van de ouder, het kind of de jongere. In het kader van de opsporing van huidafwijkingen en specifiek de opsporing van kinder- mishandeling en automutilatie zou het wenselijk zijn kinderen frequent bloot te zien. Dit onderwerp kwam aan bod tijdens de expertmeeting die ging over het onderwerp ‘verwijzen’. De kernredactie van de richtlijn, de adviesgroep en de expertgroep zijn de volgende mening toegedaan:
Aan de huid zichtbare signalen die onder andere wijzen op kindermishandeling of auto- mutilatie kunnen bij gericht en systematisch onderzoek door de JGZ aan het licht komen. Alleen al de grote impact van kindermishandeling op het individu en de maatschappij rechtvaardigt inspectie van de gehele huid bij alle kinderen op alle standaardcontact- momenten, door de JGZ-professional die het betreffende contactmoment uitvoert. Dit betekent met name dat de gehele huid van het kind wordt geïnspecteerd, ook achter het oor, in de mond en onder de onderbroek, afwijkingen worden vastgelegd en dat er navraag wordt gedaan bij alle huidafwijkingen die worden gezien hoe deze zijn ontstaan. Vanzelf- sprekend vraagt dit om een ‘geïnteresseerde’ nieuwsgierigheid in plaats van om beschuldiging.
Omdat deze mening niet aansluit bij de huidige uitvoeringspraktijk zal hierover discussie gevoerd moeten worden.
Naast inspectie tevens palpatie (voelen)
Omdat de huid verschil in temperatuur en verhevenheden kan vertonen kan de huid niet beoordeeld worden zonder de huidafwijking te voelen (palpatie). Zeker bij een donkere huid is dit extra van belang. Zie hiervoor 'Kinderen met een donkere huid'.
Beschrijven van huidafwijkingen en registratie
In de dermatologie is het van groot belang huidafwijkingen nauwkeurig te beschrijven. Deze beschrijving gebeurt aan de hand van:
- De anamnese:
a. Specifiek over de huidafwijking.
b . De algemene toestand van het kind (is kind ziek (wat in de JGZ zelden het geval zal zijn), hoe verloopt de groei, zijn er klachten). - Het lichamelijk onderzoek:
a. Een beschrijving van de huidafwijkingen zelf. Hiervoor is een aparte terminologie gangbaar. In de leerboeken wordt vaak het PROVOKE-systeem aangehouden om huidafwijkingen systematisch te beschrijven:
P: plaats - waar op het lichaam;
R: rangschikking - aantal en verdeling van de plekken;
O: omvang - grootte van de individuele plekken;
V: vorm van de plek;
O: omtrek (begrenzing);
K: kleur;
E: efflorescentie (efflorescenties beschrijven de huidafwijkingen zelf in vaktaal (jargon); zie hiervoor 'Overzicht bestaande richtlijnen met betrekking tot de huid').
D e JGZ zal in elk geval in het (digitaal) dossier een beschrijving moeten geven van:
P: plaats;
O: omvang (er moet dus gemeten worden);
K: kleur van de afwijking.
b. Een beschrijving van eventuele aanvullende symptomen en signalen.
(Differentiaal)diagnose stellen: stroomschema’s als hulpmiddel bij beoordeling van huidafwijkingen
De stroomschema’s gaan uit van de volgende meest opvallende kenmerken: lokale verkleuring, roodheid (heeft dus overlap met voorgaande) en of het gaat om een verhevenheid of bultje.
Zoals gezegd zijn er, naast de huidafwijkingen die in aanmerking komen voor actieve opsporing in de JGZ, veel huidafwijkingen waar ouders/jeugdigen vragen of zorgen over hebben. De belangrijkste afweging die de JGZ-medewerker moet maken bij de beoordeling van deze huidafwijkingen is of het een afwijking is die verwijzing behoeft of niet. De stroomschema’s en bijbehorende differentiaaldiagnoses vormen de werkzame basis van de richtlijn van waar uit de JGZ-medewerker dit onderscheid kan maken. Het stroomschema is niet per se bedoeld om een diagnose te stellen, een (cluster van werkdiagnose(s) is ook mogelijk. Daarbij moeten de diagnoses met behulp van de stroomschema’s worden beperkt tot een aantal (meest voor de hand liggende) huid- afwijkingen waarover uitleg en advies gegeven kan worden en daarbij kan vervolgens worden afgewacht. Het kan echter zijn dat de gevonden huidafwijking niet vanuit het stroomschema en de differentiaaldiagnoses vast te stellen is. De diagnose is dan: huidafwijking e.c.i. Als niet voldaan wordt aan de criteria voor verwijzing, kan gerust- stelling plaatsvinden. Bij twijfel dient uiteraard nader overleg plaats te vinden, dan wel alsnog verwezen te worden.
Alle in de stroomschema’s beschreven huidafwijkingen worden kort nader toegelicht in 'De huidafwijkingen inclusief aanbevelingen per afwijking', daarbij voorzien van advies, criteria voor verwijzing of aanvullende informatie. Bij een aantal onderdelen werd daarvoor een uitgangsvraag opgesteld. Het met behulp van de EBRO-methode (zie 'Totstandkoming richtlijn') uitgezochte antwoord is verwerkt in deze basisteksten.
Digitaal consult dermatoloog
Er bestaan regionaal al mogelijkheden om een foto van een huidafwijking te mailen naar een dermatoloog ter beoordeling, Hierbij dient rekening gehouden te worden met de privacy van de cliënt en de kwaliteit van de foto’s. Vanuit de richtlijn wordt hier geen verder advies over uitgebracht. Dit zou nader onderzocht moeten worden.
Advisering huidverzorging in algemene zin (0-19 jaar)
Onderstaande advisering vindt plaats op vraag van de ouder/jeugdige, maar kan ook ingezet worden als de anamnese en inspectie en/of palpatie van de huid daar aanleiding toe geven.
Zonbescherming
Omdat het huidoppervlak de eerste postnatale maanden minder gepigmenteerd is dan op latere leeftijd, heeft het een verminderde bescherming tegen zonlicht en daarmee een verhoogde kans op (ernstige) verbranding. En zoals elke persoon door blootstelling aan ultraviolette (uv-)straling een verhoogde kans heeft op het ontwikkelen van een huidmaligniteit, geldt dit vooral bij vroegtijdige blootstelling. Het dragen van beschermende kleding en het kind in de schaduw plaatsen (nog steeds 80% van de straling) zijn makkelijke en effectieve maatregelen. Belangrijk is dat wel enig uv-licht op de huid moet komen, voor de vitamine D-aanmaak. Voor een uitgebreider advies voor zonbescherming zie thema 5.
Wassen/baden
Als de huid van het kind geen afwijkingen laat zien en er geen problemen zijn met de huid, kan zoveel als gewenst gewassen of gebaad worden. Echter, als ouders er vragen over hebben, kan aangegeven worden dat 2 tot 3 maal baden per week in principe voldoende is. Bij een gevoelige of droge huid wordt geadviseerd (expert opinion) niet te lang (richttijd 5 minuten) en te warm (handwarm, 37 graden) te baden, 2 tot 3 maal per week en alleen de gebieden die gevoelig zijn voor bacteriële kolonisatie (rondom de navel, het luiergebied, de nek en oksels) te wassen met een milde, pH-neutrale zeep en de huid droog te deppen in plaats van te wrijven. Daarnaast (expert opinion) is het bij een droge huid goed eventueel ook olie in het badwater te doen en na het bad de huid altijd in te vetten. Met een beetje olie in bad dient de ouder goed op eventuele aspiratie (verslikking) te letten. Ook wordt door de olie het kind glad, waardoor het risico bestaat dat het uit de handen glijdt.
Gebruik smeersels
Adviezen specifiek voor de diverse huidafwijkingen zijn beschreven in thema 5. Algemene informatie over verschillende smeersels wordt hier gegeven, omdat deze kan gelden voor diverse afwijkingen. Bij een gezonde huid zonder problemen mogen alle middelen gebruikt worden die ook voor het doel bedoeld zijn. De ouder hoeft en kan hierin niet specifiek geadviseerd worden. Evidence voor voorkeur voor gebruik van bepaalde middelen (zoals diverse vrij verkrijgbare middelen voor de huid) ontbreekt en wordt in deze richtlijn daarom niet gegeven. Als de JGZ wel wil adviseren, hebben middelen met zo min mogelijk toevoegingen (zoals kleur- en geurstoffen) de voorkeur.
Zalf, crème en lotion zijn benamingen die aangeven hoeveel water en vet in een smeersel zitten. Een zalf is een vet smeersel, de basis is vet en hierin zit weinig water; een crème bestaat uit vet en water waarbij de verhouding verschilt per crème; een lotion bevat meer water dan een crème. Een crème of lotion, maar ook poeders, kan de huid uitdrogen, een zalf doet dat niet. De Latijnse naam voor zalf is unguentum, dit staat vaak op het etiket van de tube (bijvoorbeeld ung. cetomacrogolis). Zalven dringen niet makkelijk in de huid door, waardoor deze na toepassing ervan min of meer vettig kunnen aanvoelen. Ze werken beschermend en afdekkend. Het gebruik van crèmes en bodylotions wordt afgeraden bij jeuk. Ze bevatten namelijk veel water en drogen de huid uit, met toename van jeuk en klachten tot gevolg.
Bij de keuze van een smeersel spelen omstandigheden echter ook een rol: bij warm weer bijvoorbeeld kan een crème toch prettiger zijn dan een vette zalf, omdat een vette zalf afdekt en plakkerig wordt. De voorkeur gaat uit naar producten met zo min mogelijk toevoegingen. De fNA-producten zijn dan een goede keus. Het fNA, het formularium der Nederlandse Apothekers, is een verzameling voorschriften van geneesmiddelen die de apotheek zelf kan maken.
Smeersels bij een droge huid (zie ook uitgangsvraag 1, wetenschappelijke onderbouwing)
Naast de algemene adviezen over huidverzorging is invetten met behulp van indifferente middelen het belangrijkste advies bij een droge huid. Er zijn verschillende soorten. Het advies bij een droge huid is in ieder geval gebruik te maken van producten zonder parfum, conserveringsmiddelen en kleurstoffen (zie tabel 2). Tabel 2 geeft een globaal overzicht van welke middelen wanneer gebruikt kunnen worden bij een droge huid. Het begint met een licht vet product en verloopt naar een steeds vetter product. Dit overzicht is niet volledig. Cetomacrogol en lanette zijn enigszins vergelijkbaar, lanette is echter iets vetter. Alle onderstaande smeersels zijn zonder recept verkrijgbaar, tenzij anders vermeld. Voor alle vette zalven geldt dat als je ze binnen 3 minuten na bad of douche op de huid aanbrengt, ze sneller intrekken. Deze crèmes en zalven worden in de apotheek ook vaak gebruikt als basis waaraan werkzame stoffen worden toegevoegd die een arts voor huidafwijkingen voorschrijft. Welk product gekozen wordt, hangt af van de mate van droogheid en de wensen van het kind/de ouder. Daarnaast is het vooral ook een kwestie van uitproberen wat prettig is en effectief in gebruik.
Tabel 2: Overzicht smeersels bij droge huid
|
Conditie van de huid |
Preparaten |
Smeerbaarheid |
Eigenschappen |
|
Matig droge huid, niet nat |
Cetomacrogol-/lanettecrème (zonder vaseline) |
Goed smeerbaar |
Niet vet, kan prettig zijn in de zomer, omdat de crème snel intrekt en daardoor minder plakt. |
|
Matig droge huid |
Cetomacrogol-/lanettecrème + 20% vaseline |
Goed smeerbaar |
Vette crème. Trekt langzamer in de huid dan de gewone crèmes en is stugger. |
|
Matig droge huid |
Cetomacrogol-/lanettecrème + 5% cetaceum |
Goed smeerbaar |
Trekt snel in, glimt niet; pen/potlood nog goed vast te houden. Geschikt voor overdag op school, evt. in combinatie met vaseline-paraffine in de nacht. Dit product is in principe niet vrij verkrijgbaar en redelijk onbekend, maar er zijn goede ervaringen mee (expert-opinie). |
|
Droge huid |
Cetomacrogol-/lanettezalf |
Door sommige mensen als stug ervaren, door anderen als makkelijk glijdend en zacht (het helpt om de zalf van tevoren in de handen warm en zacht te wrijven) |
Vetter en dikker dan voorgaande. Geeft na aanbrengen een glimmend laagje op de huid. Hiermee kan de baby ook gemasseerd worden. Deze zalf bevat, naast vetten, een emulgator waardoor hij wel met water mengbaar is. Hij is daarom met water afwasbaar. |
|
Droge huid |
Unguentum leniens zonder parfum (= koelzalf) |
Redelijk smeerbaar, iets stug |
Ook variant met lavendel- of rozenolie, deze wordt vaak automatisch gegeven als ‘zonder parfum’ niet genoteerd staat. |
|
Zeer droge huid |
Vaseline |
Stug, smeert klonterig |
Vaak door stugheid en glimmen niet als prettig ervaren. Kan bij donkere huid sneller irritatie geven. |
|
Zeer droge huid |
Vaseline en paraffine gelijke delen |
Zeer goed smeerbaar |
Vetste wat er is, dus huid droogt niet uit. Geeft soms folliculitis door te veel afsluiten van de huid. Dan minder vettere zalf kiezen. Glimt, is daardoor overdag niet fijn bij oudere kinderen. Dan voor de nacht aanbrengen en overdag minder vette zalf kiezen. |
|
Anders: |
Preparaat |
Gebruik |
Eigenschappen |
|
Hoofdhuid |
Lotion capitis paraffine 10% |
Aantal scheidingen kammen en inmasseren op behaarde hoofdhuid |
Helpt bij droge hoofdhuid. Ondersteunt bij behandeling eczeem behaarde hoofd. |
Zinkoxide
Zinkoxide wordt in veel preparaten voor op de huid toegepast. Het wordt verwerkt in zalven, crèmes, smeersels, lotions, strooipoeders en pasta’s. Zinkoxide wordt al heel lang gebruikt in huidpreparaten. Zinkoxide werkt licht samentrekkend en beschermend op de huid en gaat ook vermenig- vuldiging van bacteriën tegen (is bacteriostatisch). Afhankelijk van de basis waarin het is verwerkt, werkt het ook indrogend of verkoelend.
Zinkoxide wordt bij veel huidafwijkingen gebruikt. De belangrijkste huidafwijkingen waarbij het kan worden toegepast, zijn (preventie van) luieruitslag, koortslip en krenten- baard. (Bron: farmacotherapeutisch Kompas)
Lokale corticosteroïden
Bij eczeem kan de JGZ, naast het geven van algemene adviezen over huidverzorging en droge huid, een ondersteunende rol spelen bij gebruik van medicatie. In geval van aanwijsbare jeuk bij het kind, zal de JGZ moeten (terug)verwijzen naar de huisarts of (als het kind daar al bekend is) naar de kinderarts of dermatoloog. Zij zijn degenen die corticosteroïdpreparaten kunnen voorschrijven. Lokale corticosteroïden zijn goed werk- zaam tegen de jeuk. Dit zijn geneesmiddelen die zijn afgeleid van bijnierschorshormonen. Corticosteroïden worden ook gebruikt bij andere huidafwijkingen (psoriasis, allergisch contacteczeem). Corticosteroïden kunnen verwerkt worden in zalven, crèmes, lotions en dergelijke.
Corticosteroïden geven symptomatische verbetering. Dit betekent dat de verschijnselen verminderen of verdwijnen, maar dat de oorzaak van de huidafwijking niet wordt wegge- nomen. Hoe lang de klachtenvrije periode standhoudt, is niet te voorspellen. Soms heeft een behandeling korte tijd effect en soms heeft het zo lang effect dat de klachten niet meer of slechts beperkt terugkomen. Belangrijk is het smeren aan te passen aan het effect op de huid en te smeren tot alles weg is. Het gaat daarbij om een normalisering van de huidstructuur en niet alleen een tijdelijke vermindering van de aandoening. Om dit te bereiken, is het nodig soms langdurig te smeren, Echter, bij het gebruik van een middel moet binnen een week verbetering zichtbaar zijn, anders is niet het juiste middel gekozen. Ook is het belangrijk om het smeren geleidelijk aan af te bouwen en daarbij niet in een keer te stoppen, omdat het eczeem dan vaak recidiveert. Onderstaand schema kan dan gebruikt worden. De JGZ moet hier de principes van kennen, maar primair ligt dit bij de hoofdbehandelaar (huisarts, kinderarts of dermatoloog).
Afbouwschema
Na enkele dagen tot een week is er meestal duidelijk verbetering. Omdat de huid bestaat uit een aantal lagen en ook de onderste huidlaag bereikt moet worden, wordt doorgegaan met behandeling tot het eczeem echt is verdwenen. Criteria hiervoor zijn: de roodheid neemt af, de huid voelt gladder aan en de jeuk is verminderd. Voorbeeld van een afbouwschema (er kan ook gekozen worden voor een ander afbouw- schema):
- zalf 1 keer per dag; blijft dit goed gaan, ga dan naar:
- 2 dagen stoppen (geen hormoonzalf smeren), 5 dagen wel corticosteroïdzalf smeren;
- 3 dagen stoppen (geen hormoonzalf smeren), 4 dagen wel corticosteroïdzalf smeren, enzovoort.
In schema: x = dag dat gesmeerd wordt; 0 = niet meer smeren
| Dag 1 | Dag 2 | Dag 3 | Dag 4 | Dag 5 | Dag 6 | Dag 7 | |
| Week 1 | x | x | x | x | x | x | x |
| Week 2 | 0 | 0 | x | x | x | x | x |
| Week 3 | 0 | 0 | 0 | x | x | x | x |
Bouw af tot 0 of enkele dagen smeren in de week, bijvoorbeeld alleen in het weekend. Dit kan maanden volgehouden worden. Zo bereik je de minimale wekelijkse dosis zalf waarmee het eczeem onderdrukt blijft en de huid kan normaliseren. Bij veel kinderen kun je afbouwen tot 0 dagen. Er zijn ook kinderen bij wie het niet lukt om tot 0 dagen af te bouwen, dan kun je dus 1 tot 2 dagen per week blijven smeren. (Bron: http://www.umcutrecht.nl/)
Soorten corticosteroïden
Corticosteroïdpreparaten zijn beschikbaar in verschillende sterktes. Klasse 1 is de zwakst werkzame klasse en is vaak voldoende voor lichte vormen van eczeem en andere huid- ziekten. Op plaatsen waar de huid het meest kwetsbaar is, wordt bij voorkeur klasse 1 gebruikt. Klasse 2 bevat sterker werkzame middelen, die ook relatief veilig zijn voor gebruik op kwetsbare delen van de huid. Klasse 3 bevat sterke preparaten en klasse 4 bevat de sterkste preparaten. fluticason en mometason vallen vanwege de bijwerkingen en werkzaamheid tussen klasse 2 en 3 in. De meeste bekende preparaten zijn:
- Klasse 1: hydrocortison(acetaat) 1%.
- Klasse 2: triamcinolonacetonide 0,1%.
- Klasse 2/3: fluticason 0,05% en mometason 0,1%.
- Klasse 3: bethametasonvaleraat 0,1%.
- Klasse 4: clobetasol 0,05%.
Bij kinderen is de toegestane maximumhoeveelheid corticosteroïdpreparaat per week kleiner dan bij volwassenen, afhankelijk van de leeftijd en het gewicht van het kind, en wordt klasse 4 uiterst zelden gebruikt in verband met veel bijwerkingen. Hoe kleiner het kind, des te minder zal men gebruik maken van een sterk corticosteroïd. Soms is het raadzaam om gedurende een beperkte periode van bijvoorbeeld twee weken bij een kind met eczeem een relatief sterk corticosteroïd (klasse 3) te gebruiken om het eczeem rustig te krijgen.
Fingertip als maateenheid voor zalven
Om te weten hoeveel medicinale zalf nodig is per lichaamsdeel, is het onderstaande schema gemaakt. Dit schema gaat uit van de vingertop van een volwassene als maat- eenheid. De JGZ zou hiermee een inschatting kunnen maken of ouders voldoende smeren.
1 fTU (= fingertip unit) = ongeveer gelijk aan 0,5 gram zalf
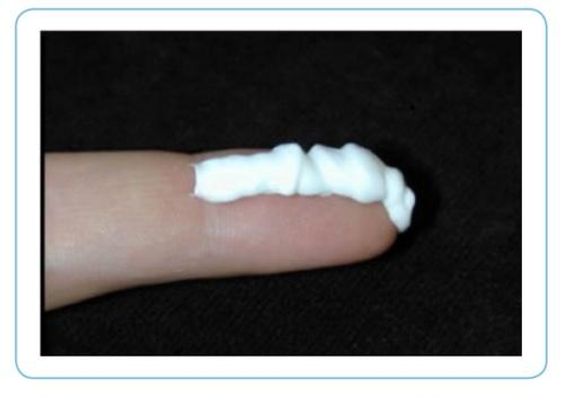
Tabel 3: Aantal fingertip units (FTU) nodig per dag, per lichaamsdeel en voor het hele lichaam.
|
Hoofd/hals |
Arm/hand |
Been/voet |
Buik |
Rug |
Hele lichaam ..... FTU |
Per week ... gram |
|
|
3-12 maanden |
1 |
1 |
1,5 |
1 |
1,5 |
8,5 |
30 gram |
|
1-2 jaar |
1,5 |
1,5 |
2 |
2 |
3 |
13,5 |
50 gram |
|
3-5 jaar |
1,5 |
2 |
3 |
3 |
3,5 |
18 |
65 gram |
|
6-10 jaar |
2 |
2,5 |
4,5 |
3,5 |
5 |
24,5 |
85 gram |
|
Volwassene |
2,5 |
4 |
8 |
7 |
7 |
40 |
140 gram |
(bron voor foto en tabel: zie umcutrecht.nl/)
Bijwerkingen
Lokale bijwerkingen, dat wil zeggen dat bijwerkingen optreden op de plaats waar het corticosteroïd gesmeerd wordt, betreffen met name verdunning van de huid (atrofie). Daarnaast kan de huid gevoelig worden en kleine rode vaatverwijdingen (couperose) gaan tonen. Ook kunnen haartjes harder gaan groeien. Deze lokale bijwerkingen kunnen alleen optreden wanneer hormoonzalven langdurig (maanden tot jaren) dagelijks gesmeerd worden. Dit zal in de praktijk zelden voorkomen, omdat verbetering zichtbaar moet zijn binnen een week en toegewerkt moet worden naar een afbouwschema. Anders moet een ander middel gekozen worden. Dit zal gemonitord moeten worden door de behan- delend specialist. Echter: ook ten gevolge van het eczeem zelf ontstaan lichte plekken op de huid. Door het ontstekingsproces zijn de huidcellen kapot en verliezen hun pigment. Als de huid langdurig herstelt, keert pigmentatie geleidelijk aan weer terug.
Systemische (algemene) bijwerkingen ontstaan doordat de corticosteroïden die op de huid worden aangebracht, door de huid heen gaan en in het bloed terechtkomen. Dit kan aanleiding geven tot klachten zoals dikker worden van het gelaat, botbreuken en groeiremming. Kinderen zijn gevoeliger voor systemische bijwerkingen dan volwassenen, vooral omdat ze in vergelijking met hun gewicht een relatief groot lichaamsoppervlak hebben. Bij kinderen is men daarom voorzichtiger met de toegestane maximumhoeveelheid corticosteroïdpreparaat per week en de sterkte van het te smeren preparaat. De syste- mische bijwerkingen treden niet op bij veilig gebruik van de lokale corticosteroïden.
Corticofobie
Corticosteroïdpreparaten hebben als ‘hormoonzalf’ bij velen een slechte naam. Door ondeskundig gebruik zijn er in de periode dat deze middelen net op de markt kwamen onnodig veel bijwerkingen gezien. Door de angst voor de mogelijke bijwerkingen, vermeld in de bijsluiters, roept het woord ‘hormoonzalf’ negatieve reacties op. Vooral ouders met kleine kinderen die ‘hormoonzalven’ krijgen voor eczeem, zijn vaak huiverig de zalven te smeren. Dat is begrijpelijk, maar niet terecht. Bij deskundig gebruik kunnen patiënten veel baat hebben bij het gebruik van corticosteroïdpreparaten zonder last te ondervinden van bijwerkingen. Juist de JGZ kan bij corticofobie een belangrijke rol in hebben door de juiste voorlichting aan de ouders te geven.
Aandacht voor welzijn van ouder en kind
Diverse huidafwijkingen hebben een grote invloed op het welzijn van een kind, waarbij bijvoorbeeld slaapproblemen en schoolverzuim het gevolg zijn. De JGZ is de plek om hier aandacht aan te geven en ondersteuning te bieden. Zie hiervoor een uitgebreidere beschrijving in 'Het welzijn van kinderen met een huidziekte' en de verwijzing naar websites in 'Bronnen voor beschrijvingen huidafwijkingen'.
Referenties
RIVM, 2003. JGZ-richtlijn Contactmomenten Basistaken- pakket Jeugdgezondheidszorg 0-19 jaar.