Richtlijn: Extremiteiten (2019)
2. Standsafwijkingen - Aanbevelingen
Algemeen
Polydactylie
- Kinderen met een extra vinger of teen moeten worden verwezen naar de (kinder) plastisch chirurg of (kinder)orthopeed, waarbij de voorkeur uitgaat naar een ziekenhuis met een multidisciplinair behandelteam.
Syndactylie
- Kinderen met syndactylie aan de handen moeten worden verwezen naar de (kinder) plastisch chirurg of (kinder)orthopeed, waarbij de voorkeur uitgaat naar een ziekenhuis met een multidisciplinair behandelteam.
- Kinderen met syndactylie aan de voeten: geef uitleg aan ouders dat de aandoening geen functionele beperkingen oplevert, en dat behandeling niet nodig is. Alleen bij duidelijke klachten of bijkomende aanwijzingen voor een syndromale afwijking moet worden verwezen naar de (kinder) plastisch chirurg of (kinder)orthopeed.
Handen
Camptodactylie
- Bij jeugdigen met camptodactylie geeft de JGZ-professional ouders uitleg over de aard en het verloop van de aandoening.
- Indien er sprake is van camptodactylie met milde tot ernstige functionele beperkingen wordt verwijzing naar de (kinder) plastisch chirurg of (kinder)orthopeed geadviseerd, waarbij de voorkeur uitgaat naar een ziekenhuis met een multidisciplinair behandelteam.
- Indien er sprake is van meerdere aangedane vingers of andere vingers dan de pink en ringvinger dan dient op korte termijn naar een ziekenhuis met een multidisciplinair behandelteam te worden verwezen.
Triggervinger of -duim
- Kinderen met een triggerduim dienen te worden verwezen naar de (kinder) plastisch chirurg of (kinder)orthopeed, waarbij de voorkeur uitgaat naar een ziekenhuis met een multidisciplinair behandelteam.
- Kinderen met een triggervinger dienen te worden verwezen naar een ziekenhuis met een multidisciplinair ‘handenteam’.
Benen
O-benen (genua vara) en X-benen (genua valga)
- De JGZ-professional geeft ouders uitleg over het normale verloop van de ontwikkeling van de stand van de benen, dat O- of X-benen meestal geen klachten geven en vrijwel nooit behandeling behoeven. Nachtelijke correctieapparaten, steunzolen en houdings- of oefentherapie hebben geen invloed op de beenstand [3], en worden derhalve afgeraden. In extreme gevallen kan de beenstand eventueel door de (kinder)orthopeed chirurgisch worden gecorrigeerd.
- Als de stand van de benen afwijkt van de normale ontwikkeling voor de leeftijd (tabel 2), controleert de jeugdarts de stand van de benen door deze na 6-12 maanden nog eens te onderzoeken.
- De jeugdarts verwijst naar de (kinder)orthopeed:
- Bij O-benen met uitgesproken grote kniehoeken vóór de leeftijd van twee jaar of O-benen na de leeftijd van twee jaar die bij controle na 6-9 maanden persisteren;
- Bij X-benen met uitgesproken grote kniehoeken vóór de leeftijd van zeven jaar of X-benen na de leeftijd van zeven jaar die bij controle na 9-12 maanden persisteren;
- Bij asymmetrische O- of X-stand;
- Bij (anamnestisch) snel toenemende O- of X-stand;
- Bij O- of X-stand met functionele beperkingen.
- De jeugdarts verwijst naar de kinderarts bij verdenking op rachitis.
- Indien er sprake is van O-benen in combinatie met overgewicht of obesitas, dan bespreekt de jeugdarts het hogere risico op progressie van de O-stand. Daarnaast wordt gehandeld volgens de JGZ Richtlijn Overgewicht.
- Het meten van de intermalleolaire afstand bij genua valga en de intercondylaire afstand bij genua vara en het gebruik van tabellen met ‘normaalwaarden’ wordt afgeraden voor de JGZ.
Beenlengteverschil
- Vanaf de leeftijd van 2 jaar maakt het onderzoek van de beenlengte deel uit van het lichamelijk onderzoek naar heupdysplasie. Dit onderzoek wordt op indicatie verricht als er vragen, zorgen, klachten of opvallende observaties zijn van ouders/kind en/of jeugdverpleegkundige en/of jeugdarts.
- Bij kinderen jonger dan 10 jaar:
- Bij een beenlengteverschil < 1 cm dient het beenlengteverschil na 6-12 maanden te worden gecontroleerd (hoe jonger het kind, hoe korter de controletermijn).
- Bij een beenlengteverschil ≥ 1 cm dient te worden verwezen naar een (kinder)orthopeed.
- Bij kinderen ouder dan 10 jaar:
- Bij een beenlengteverschil < 2 cm: verwijzing is niet nodig. Zo nodig kan na 6-12 maanden nogmaals het beenlengteverschil gemeten worden. Wanneer dit verschil constant blijft is het zeer onwaarschijnlijk dat er nog een toename in het beenlengteverschil zal zijn.
- Bij een beenlengteverschil ≥ 2 cm dient te worden verwezen naar een (kinder)orthopeed.
Voeten
Klompvoet (pes equinovarus)
- Wijs ouders op de website van de patiëntenvereniging: www.klompvoet.nl
- De jeugdarts brengt ouders op de hoogte van een (zo nodig) aangepaste werkwijze rondom vaccineren en het meten van lengte en gewicht: de plaats van vaccineren wordt in overleg met ouders bepaald. De JGZ verricht geen lengtemeting als een kind een behandeling ondergaat. Het kind kan eventueel gewogen worden met gips of voetabductiebrace.
- De jeugdarts en jeugdverpleegkundige zorgen dat de JGZ-assistente op de hoogte is van de (zo nodig) aangepaste werkwijze rondom vaccineren en het meten van lengte en gewicht.
Hakvoet (pes calcaneus)
- Als de jeugdverpleegkundige een hakvoet signaleert op de leeftijd van 2 weken dan vraagt zij bij de ouders na of de stand van de voet is verbeterd sinds de geboorte. Indien er sprake is van een forse verbetering van de voetstand in de eerste levensweken: geef uitleg aan ouders dat de voetstand vanzelf normaliseert en dat behandeling niet nodig is. Bij twijfel kan een extra controle bij de jeugdarts worden afgesproken.
- Bij geringe of matige spontane verbetering van de voetstand op de leeftijd van 2 tot 4 weken, of bij twijfel aan de diagnose: verwijzen naar de (kinder)orthopeed.
Metatarsus adductus
- Als er sprake is van een milde metatarsus adductus, waarbij de voet makkelijk in de juiste stand te brengen is, dan geeft de JGZ-professional uitleg aan ouders over de bevindingen en het te verwachten natuurlijk beloop.
- Als er sprake is van een matige of ernstige metatarsus adductus, waarbij de voet niet (makkelijk) in de juiste stand te brengen is:
- Als er geen enkele spontane correctie op de leeftijd van 6 maanden is opgetreden dient te worden verwezen naar de (kinder)orthopeed.
- Als op de leeftijd van 1 jaar geen volledige correctie is opgetreden dient te worden verwezen naar de (kinder)orthopeed.
- Als er sprake is van diepe huidplooien in de voetzool en/of het ontbreken van actieve correctie en/of een valgusstand van de achtervoet, dient te worden verwezen naar de (kinder)orthopeed.
Metatarsus primus varus
- Als er sprake is van een metatarsus primus varus (os metatarsale I staat in adductiestand, ongeacht of deze stand rigide of flexibel is) dient, ongeacht de leeftijd, te worden verwezen naar de (kinder)orthopeed.
Krulteen (Curly toes)
- JGZ-professionals geven ouders uitleg over de aard van de standsafwijking, de kans op spontane verbetering, en de zeer kleine kans op klachten.
- Indien er sprake is van pijn, roodheid of blaarvorming kan de JGZ-professional ouders (algemeen) schoenadvies geven (bijlage 3).
- Bij aanhoudende klachten kan een verwijzing naar een podotherapeut worden overwogen.
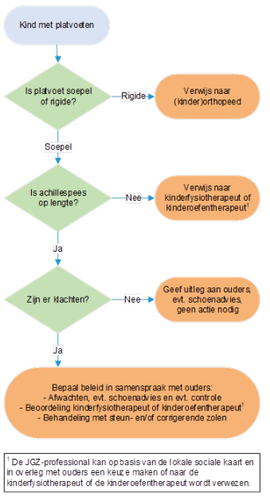
Platvoeten
- Het beleid is voor jeugdigen van alle leeftijden hetzelfde, bij jongere kinderen (< 10 jaar) dient de JGZ-professional zich te realiseren dat de natuurlijke ontwikkeling nog niet is voltooid.
- Indien er sprake is van (een) rigide platvoet(en) dient te worden verwezen naar de (kinder)orthopeed voor nader onderzoek, in verband met een verhoogde kans op een onderliggende oorzaak zoals een tarsale coalitie.
- Indien er sprake is van (een) verkorte achillespees(-pezen) dient te worden verwezen naar de kinderfysiotherapeut of kinderoefentherapeut voor behandeling.
- Soepele platvoeten met klachten: bespreek met ouders dat er geen bewezen effectieve behandeling bestaat, en dat er meerdere vervolgstappen mogelijk zijn. In overleg met ouders wordt een keuze gemaakt.
- Een afwachtend beleid, na uitleg en schoenadvies (bijlage 3). Geef ouders uitleg over het natuurlijke beloop, dat soepele platvoeten een normale variatie zijn, geen nadelig effect op de lange termijn hebben en vaak vanzelf verbeteren. Desgewenst kan een controle na 6-12 maanden worden afgesproken.
- Een beoordeling door een kinderfysiotherapeut of kinderoefentherapeut. Deze kan onderzoek doen naar de mogelijke oorzaak van de klachten, en zo nodig behandeling starten.
- Behandeling met steun- en/of corrigerende zolen kan worden overwogen. Bespreek met de ouders dat er geen bewijs is dat op maat gemaakte steun- en/of corrigerende zolen een meerwaarde hebben boven standaard steunzolen. Steun- en/of corrigerende zolen kunnen worden verkregen via een podotherapeut, dit wordt echter niet vanuit de basisverzekering vergoed. Vaak worden de kosten wel (geheel of deels) vergoed door de aanvullende verzekering, maar steun- en/of corrigerende zolen kunnen kosten voor de ouders met zich meebrengen. Indien na een proefperiode (bijvoorbeeld 3 maanden) geen verbetering van de klachten optreedt, kan het gebruik van steun- en/of corrigerende zolen worden gestopt.
- Indien er sprake is van soepele platvoeten zonder klachten: hiervoor is geen behandeling nodig. Geef de ouders uitleg over het natuurlijke beloop, dat soepele platvoeten een normale variatie zijn, geen nadelig effect op de lange termijn hebben en vaak vanzelf verbeteren. Geef de ouders advies over de schoenkeuze (bijlage 3), en leg uit dat steun- en/of corrigerende zolen of aangepaste schoenen geen aangetoond positief effect hebben op de ontwikkeling van de voet. Indien er sprake is van overgewicht kan de relatie tussen overgewicht en platvoeten met de ouders en jeugdige worden besproken, en wordt de JGZ Richtlijn ‘Overgewicht’ gevolgd.
Afbeelding 13: stroomschema onderzoek en beleid bij jeugdigen met platvoeten.
Bekijk de onderbouwing van de verschillende thema's: