Richtlijn: Heupdysplasie (2018)
Onderbouwing - lichamelijk onderzoek
Uitgangsvragen
- Welke methoden van lichamelijk onderzoek (ten behoeve van screening of casefinding) zijn toepasbaar op welke leeftijd?
- Welke methoden van lichamelijk onderzoek zijn reproduceerbaar, valide en toepasbaar door de JGZ voor de vroege opsporing van DDH door screening bij zuigelingen (inclusief prematuren) van 0 t/m 6 maanden?
- Worden bij zuigelingen van 0 t/m 6 maanden meer kinderen met een DDH terecht opgespoord als in deze periode op meerdere momenten lichamelijk onderzoek wordt verricht in vergelijking met één moment van afname van het lichamelijk onderzoek?
Onderbouwing
Leeftijdsperiode van 4 weken t/m 6 maanden: screening
Inspectie huidplooien in het bil- en liesgebied
In het prospectieve cohortonderzoek van Boere-Boonekamp38 in een algemene populatie van 1968 zuigelingen bleek 24,2% van de kinderen tijdens één of meerdere onderzoeken asymmetrische bil- of liesplooien te hebben. De positief voorspellende waarde hiervan voor DDH was slechts 9%. In het Turkse onderzoek van Omeroglu75 werd ook de symmetrie van huidplooien in het bil- en liesgebied meegenomen. Het is te verwachten dat de testeigenschappen van het aspect van de bil- en liesplooien in de voorgeselecteerde populatie van dit onderzoek (verwezen kinderen) gunstiger zijn dan in een algemene populatie kinderen. De sensitiviteit en specificiteit van asymmetrie van de plooien betrof in Omeroglu’s onderzoek respectievelijk 52% en 82%; de positief voorspellende waarde was 38%.
Abductie van de heupen
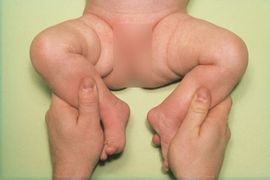
De zuigeling ligt op de rug, geheel recht, het gezicht in de middenpositie. Het kind kijkt naar boven/voren, uitgelokt door de onderzoeker of eventueel door de ouder die aan het hoofdeinde boven het kind de aandacht vangt. Bij het uitvoeren van de abductietest worden de benen in de heupen 90 graden en in de knieën maximaal gebogen. De handen van de onderzoeker omvatten de knieën van het kind, met de duimen aan de binnenkant van de dijen. De knieën worden voorzichtig geabduceerd (gespreid). Figuur 2 toont een meisje van 3 maanden met een abductiebeperking aan de rechterheup, waarbij de abductietest wordt uitgevoerd. Ten behoeve van het nemen van de foto omvatten de handen van de onderzoeker de onderbenen in plaats van de knieën van het kind.
Figuur 2. Abductie van de heupen bij een meisje van 3 maanden met een abductiebeperking aan de rechterheup. Ten behoeve van het nemen van de foto omvatten de handen van de onderzoeker de onderbenen in plaats van de knieën van het kind. Bron: Visser, J.D., Pluis of niet pluis. Een leidraad voor de eerste lijn gezondheidszorg. 2012 [23].
In de literatuur worden verschillende afkappunten voor abductiebeperking vermeld: 60 graden of minder14,76-78 of 70 graden of minder3,7,23. Daarnaast wordt als afkappunt voor abductieverschil gebruikt: een verschil van 10 graden of meer3,7 of een verschil van 20 graden of meer76-80. Daarbij dient opgemerkt te worden dat bij ongeveer 20% van de gevallen sprake is van bilaterale DDH, waardoor mogelijk geen abductieverschil bestaat tussen beide zijden14.
In een prospectief cohortonderzoek (1992-1993) in Twente werd de waarde van de abductietest vastgesteld13, blz 95,38. De sensitiviteit en specificiteit van de abductietest uitgevoerd tijdens 1 tot 4 heuponderzoeken in de eerste 6 levensmaanden waren respectievelijk 51% en 90%. De positief voorspellende waarde was in deze algemene populatie 16%.
Vijf andere studies, 1 uitgevoerd in Nederland, 2 in Engeland, en 2 in Turkije, hebben de testeigenschappen en voorspellende waardes van enkel de abductietest onderzocht75,78-81. Al deze studies zijn uitgevoerd in een selecte populatie van kinderen die waren verwezen vanwege een vermoeden van DDH, met een prevalentie variërend van 7,6 tot 33,1%. Het is te verwachten dat de testeigenschappen van de abductietest in dergelijke voorgeselecteerde populaties gunstiger zijn dan in de algemene populatie van kinderen.
Het Nederlandse onderzoek richtte zich op de waarde van de abductietest voor het opsporen van DDH bij kinderen van 3-10 maanden oud door een orthopedisch chirurg in het ziekenhuis [78]. De prevalentie van DDH in deze hoog-risico populatie was 33,1% (Graf type IIb tot IV). De sensitiviteit en de specificiteit van de abductietest (criterium: abductie < 60 graden of abductieverschil van 20 graden) bleken respectievelijk 69% en 54%; bij 1 op de 3 zuigelingen met DDH was de abductie dus normaal. Daarnaast had de helft van de zuigelingen zonder DDH wel een abductiebeperking.
Het eerste onderzoek uit Engeland79 is ook uitgevoerd in een ziekenhuissetting (kinderen ouder dan 8 weken). Hier was de prevalentie van DDH 7,6% (Graf type II tot IV). De sensitiviteit van de abductietest (criterium niet gespecificeerd) voor het opsporen van de ernstige gevallen van DDH (Graf type lll of IV) was 78%; de specificiteit was 93%.
Het tweede Engelse onderzoek80 includeerde kinderen vanwege neonatale instabiliteit en risicofactoren; bij vermoeden van instabiele heupen volgde echografisch onderzoek na 1-2 weken, bij risicofactoren na 6-9 weken. De sensitiviteit en specificiteit van de abductietest (criterium: abductieverschil van 20 graden, eenzijdig) voor het opsporen van eenzijdige DDH (Graf type ll tot IV) waren respectievelijk 70% en 90%.
Het eerste onderzoek in Turkije75 betrof 188 naar de kinderorthopedie verwezen kinderen. Bij 17% werd een DDH vastgesteld (Graf type IIa- tot IV). De sensitiviteit en specificiteit van een abductiebeperking (criterium: abductie < 70 graden) bedroegen respectievelijk 70% en 89% (berekend op heupniveau in plaats van op kindniveau).
De laatste studie betreft onderzoek in Turkije81 bij kinderen van 30 tot 120 dagen, die verwezen waren vanuit kinderklinieken vanwege een abductiebeperking. De prevalentie van DDH bedroeg 9,3% (Graf type II tot IV). De sensitiviteit van een (opnieuw vastgestelde) eenzijdige abductiebeperking (criterium: abductieverschil van 20 graden) voor DDH was 42%, de specificiteit 98%; voor tweezijdige abductiebeperking waren deze waardes respectievelijk 30% en 65%.
Beoordelen kniehoogte
De zuigeling ligt op de rug, geheel recht, het gezicht in de middenpositie. Het kind kijkt naar boven/voren, uitgelokt door de onderzoeker of eventueel door de ouder die aan het hoofdeinde boven het kind de aandacht vangt. De kniehoogte wordt beoordeeld met de handgreep van Galeazzi. Het bekken ligt daarbij recht en wordt zo nodig door de ouder gefixeerd82. De benen worden in de heupen 90 graden en in de knieën maximaal gebogen. Bij een beweeglijk kind kan men de voeten eventueel laten steunen op de onderlaag (figuur 3). De hoogte van de knieën wordt vergeleken. Bij een ge(sub)luxeerde heup is de heupkop naar boven zijwaarts verplaatst, wat leidt tot een schijnbaar lagere kniehoogte aan de aangedane zijnde. Een positieve Galeazzi (kniehoogteverschil) is een aanwijzing voor de mogelijke aanwezigheid van een eenzijdig ge(sub)luxeerde heup3,23. Vanzelfsprekend hoeft er bij een dubbelzijdige DDH geen verschil in kniehoogte te zijn.

Figuur 3. Onderzoek van de kniehoogte bij hetzelfde kind als getoond in figuur 2. Het kind moet bij de beoordeling van de kniehoogte idealiter naar boven/voren kijken. Bron: Visser, J.D., Pluis of niet pluis. Een leidraad voor de eerste lijn gezondheidszorg. 2012 [23].
Er is 1 Nederlands en 1 Turks onderzoek gevonden dat de testeigenschappen en voorspellende waardes van het vergelijken van beenlengte en/of kniehoogte onderzocht. In het prospectieve cohortonderzoek van Boere-Boonekamp13,38 in een algemene populatie zuigelingen bleek de aanwezigheid van een beenlengteverschil een 11,9 (95% BI 7,7-18,3) keer zo grote kans op DDH te betekenen en een kniehoogteverschil een 10,9 (95% BI 7,1-17,0) keer zo grote kans. Het onderzoek geeft onvoldoende uitsluitsel over de testeigenschappen van het uitgevoerde beenlengte- en kniehoogte-onderzoek apart, omdat de onderzoeken direct na elkaar werden uitgevoerd. De sensitiviteit en specificiteit van een verschil in kniehoogte vastgesteld tijdens 1 tot 4 heuponderzoeken in de eerste 6 levensmaanden waren respectievelijk 33% en 97%. De positief voorspellende waarde was in deze algemene populatie 28%13, blz 95. Het Turkse onderzoek75, uitgevoerd in een voorgeselecteerde populatie, rapporteert specifiek over de testeigenschappen en voorspellende waarde van de aanwezigheid van een kniehoogteverschil. Een positieve Galeazzi kwam voor bij 6 van de 43 DDH heupen van een groep van 188 kinderen die naar de kinderorthopeed waren verwezen, hetgeen een sensitiviteit van 14% betekent.
Meerdere onderdelen van lichamelijk onderzoek samen
De meest relevante studie naar de waarde van lichamelijk onderzoek bij zuigelingen betreft een prospectief cohortonderzoek (1992-1993) uitgevoerd in Twente83,84. Het onderzoek bestond uit een anamnese voor risicofactoren en een lichamelijk onderzoek van de heupen. De uitvoering van het lichamelijk onderzoek komt sterk overeen met de huidige werkwijze door de JGZ. Het lichamelijk onderzoek bestond steeds uit de observatie van de plaats en diepte van de huidplooien in het bil- en liesgebied, de abductietest, en het beoordelen van de beenlengte en kniehoogte. De prevalentie van DDH in deze algemene populatie zuigelingen was 3,7% (criterium: echografie plus röntgenonderzoek plus beoordeling orthopedisch chirurg). De studie toont aan dat het onderzoek als geheel, door de jeugdarts, uitgevoerd op de leeftijd van 1, 3, 4 en 5 maanden (gemiddeld 3,6 onderzoeken; range 1-5), een beperkte validiteit heeft83. Met dit protocol werden 6 op de 7 zuigelingen met DDH door de JGZ opgespoord, en 1 op de 7 niet (sensitiviteit 86%). Daarnaast werd 1 op de 6 zuigelingen zonder DDH op basis van het onderzoek verwezen voor aanvullende diagnostiek (specificiteit 82%). Van de onderzochte kinderen met een positieve testuitslag werd bij 16% daadwerkelijk de diagnose DDH gesteld. Daarnaast bleek dat 99% van de kinderen met een negatieve testuitslag ook daadwerkelijk geen DDH had. Een publicatie in Huisarts en Wetenschap38 over ditzelfde onderzoek beschrijft de waarde van alleen het lichamelijk onderzoek in meer detail; van de honderd kinderen met een afwijkend heuponderzoek hadden er 83 geen en slechts 17 wel DDH (positief voorspellende waarde 17%). Oftewel, van de zes verwezen kinderen heeft 1 kind DDH.
Aantal screeningsmomenten
Er is geen kwalitatief goed onderzoek gevonden dat 1 moment van lichamelijk onderzoek in de leeftijdsperiode 0 t/m 6 maanden vergelijkt met meerdere screeningsmomenten. Door Donnelly85 is één retrospectief cohortonderzoek gepubliceerd dat evalueerde op welk moment de diagnose voor DDH gesteld werd wanneer op 3 momenten een lichamelijk onderzoek (handgrepen van Barlow en Ortolani vlak na de geboorte door een kinderarts, en beenlengteverschil plus abductietest door een health visitor bij 6-10 weken en bij 4 maanden) plaatsvond. Dit onderzoek liet zien dat de helft van de gevallen van DDH (51%) gediagnosticeerd was wanneer het kind tussen de 3 en 5 maanden oud was. Ook het prospectieve cohortonderzoek van Boere-Boonekamp13, blz 86 in de algemene populatie zuigelingen onderzocht op welke leeftijd de screeningsonderzoeken de beste voorspellende waardes hadden. Bij 0 tot 6 weken was de voorspellende waarde 45% (5 gevallen van DDH uit elf verwijzingen), bij 7-12 weken 21% (5/24), bij 13-18 weken 15% (29/199), bij 19-24 weken 10% (11/87) en bij 25-30 weken 24% (4/17). Een mogelijke verklaring voor de hoge voorspellende waarde bij verwijzingen van kinderen van 0 tot 6 weken is dat dit onderzoek kinderen met evidente klinische afwijkingen betrof. Van de kinderen met een DDH was de helft verwezen op basis van alleen een afwijkend lichamelijk onderzoek. Driekwart van de diagnoses werd gesteld na verwijzingen op de leeftijd van 13 tot 24 weken.
Leeftijdsperiode vanaf 7 maanden tot 18 jaar: casefinding
Eén op van de 7 zuigelingen met DDH wordt niet door de JGZ opgespoord83. Het is belangrijk dat de JGZ in de leeftijdsperiode vanaf 7 maanden en ouder de heupen onderzoekt om kinderen met DDH op te sporen die niet bij de screening vóór de leeftijd van 7 maanden zijn gevonden. Er is dan geen sprake meer van screening ten behoeve van vroege opsporing, maar van zogeheten casefinding.
Over de toepasbaarheid van methoden van lichamelijk onderzoek in de leeftijdsperiode van 7 maanden en ouder is geen literatuur gevonden. Voor deze tekst is gebruik gemaakt van informatie uit leerboeken, grijze literatuur en de mening van de werkgroep.
In de leeftijdsperiode 7 maanden tot 2 jaar wordt het heuponderzoek als vast onderdeel van het algemeen lichamelijk onderzoek uitgevoerd, als de jeugdarts lichamelijk onderzoek verricht. Na de leeftijd van 2 jaar vindt onderzoek plaats op indicatie naar aanleiding van vragen van de ouders of observaties van de jeugdarts, jeugdverpleegkundige of verpleegkundig specialist. De jeugdverpleegkundige let tijdens de contactmomenten bij haar observaties op symmetrie (bijvoorbeeld in het looppatroon), reageert adequaat op vragen van ouders, registreert observaties en vragen, en verwijst zo nodig naar de jeugdarts.
Naarmate het kind ouder wordt, neemt de abductie in een niet-afwijkende (niet-geluxeerde) heup af23,86. Een verschil in abductie wordt minder uitgesproken en is moeilijker te zien. Wat meer uitgesproken wordt is het beenlengte- en kniehoogteverschil, maar vanzelfsprekend alleen bij enkelzijdige DDH23.
Totdat het kind goed los loopt, onderzoekt de jeugdarts de abductie van de heupen en de kniehoogte bij het liggende kind op gestandaardiseerde wijze zoals eerder beschreven bij de screening, rekening houdend met de zojuist beschreven veranderingen. Vanaf het moment dat het kind zelfstandig loopt vindt allereerst onderzoek in staande houding plaats van het looppatroon, de luchtfiguur onder het perineum, en de lendenlordose (beenlengte vanaf de leeftijd van 2 jaar). Bij afwijkende bevindingen of bij specifieke klachten wordt het onderzoek uitgebreid met onderzoek van de abductie en kniehoogte in liggende houding. Afbeeldingen van methoden voor lichamelijk onderzoek zijn bijvoorbeeld te vinden in het boek ‘Pluis of niet Pluis. Een leidraad voor de eerste lijn gezondheidszorg’23.
Abductie en kniehoogte
Zie voor de manier van uitvoeren de beschrijving bij ‘Leeftijdsperiode van 0 t/m 6 maanden: screening’.
Looppatroon
Bij een eenzijdige luxatie kan sprake zijn van manklopen. Waggelend lopen kan wijzen op een dubbelzijdige luxatie.
Beenlengte (vanaf de leeftijd van 2 jaar)
Het onderzoek van de beenlengte en vaststellen van de mogelijke oorzaak van een verschil in beenlengte is niet gemakkelijk, vooral op de peuterleeftijd. Vanaf de peuter-kleuterleeftijd kan een verschil in beenlengte in staande houding zichtbaar worden.
Differentiëren tussen structureel en functioneel beenlengteverschil is lastig. Een structureel beenlengteverschil is gelegen in een daadwerkelijk lengteverschil van de individuele botten (femur, tibia). Bij een functioneel beenlengteverschil is de oorzaak gelegen in een posturele afwijking (op basis van een afwijking boven het bovenbeen), dus in een heupluxatie of een flexie adductiestand in een van de benen.
Om te onderzoeken of sprake is van een bekkenscheefstand, onderzoekt men het kind in zittende houding op de onderzoekstafel. Met de duimen palpeert men de spinae iliaca anteriores superiores en men beoordeelt of deze op gelijke hoogte staan. Is dit niet het geval, dan is sprake van een bekkenscheefstand.
Wanneer de onderzoeker zeker is dat de oorzaak van een vastgesteld beenlengteverschil niet in het onderbeen is gelegen (d.w.z. dat bij onderzoek in buikligging met de knieën 90 graden gebogen de voetzolen op gelijke hoogte staan), is er een indicatie voor een röntgenfoto van het bekken.
Luchtfiguur onder het perineum
Een verbrede luchtfiguur onder het perineum wordt veroorzaakt doordat de dijbeenkoppen bij een dubbelzijdige (sub)luxatie behalve naar achter-boven ook naar lateraal zijn verplaatst. Dit is zichtbaar als men het kind ontbloot laat staan en lopen. Figuur 4 toont een kind met een verbrede luchtfiguur onder het perineum.
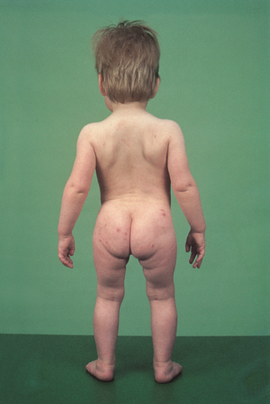
Figuur 4. Verbreed luchtfiguur onder het perineum bij een meisje van 2 jaar en 3 maanden oud met een dubbelzijdige heupluxatie. Bron: Visser, J.D., Pluis of niet pluis. Een leidraad voor de eerste lijn gezondheidszorg. 2012 [23].
Lendenlordose
Een dubbelzijdige (sub)luxatie van de heupen gaat veelal ook gepaard met een versterkte lendenlordose. Er is dan sprake van een holle rug, veroorzaakt door een vooroverkanteling van het bekken door de flexiecontractuur, veroorzaakt door heupluxatie.
Aantal onderzoeken
In de leeftijdsperiode 7 maanden tot 2 jaar wordt het heuponderzoek als vast onderdeel van het algemeen lichamelijk onderzoek uitgevoerd, als de jeugdarts lichamelijk onderzoek verricht. Na de leeftijd van 2 jaar vindt onderzoek van de heupen door de jeugdarts alleen op indicatie plaats, dat wil zeggen als er vragen, zorgen, klachten of opvallende observaties zijn van ouders/kind en/of jeugdverpleegkundige en/of jeugdarts.
Conclusies
| Niveau | Conclusie | Literatuur |
| Meerdere onderdelen van lichamelijk onderzoek samen | ||
| 2 | Het is aannemelijk dat een screening van de algemene populatie zuigelingen bij wie de heupen tussen 1 en 6 maanden gemiddeld 3,6 keer lichamelijk worden onderzocht door de jeugdarts een sensitiviteit van 86% en een specificiteit van 82% heeft. De positief voorspellende waarde van een afwijkend lichamelijk onderzoek van de heupen in een dergelijk protocol voor het opsporen van DDH is 17%. | A283 |
| Asymmetrie huidplooien | ||
| 2 | Het is aannemelijk dat asymmetrie van de plooien wordt gevonden bij bijna een kwart van de algemene populatie zuigelingen op enig moment in de eerste 6 levensmaanden. Bij toepassing van deze test in de algemene populatie is de positief voorspellende waarde voor DDH 9%. | A238,75 |
| Abductietest | ||
| 2 | Het is aannemelijk dat de sensitiviteit en specificiteit van de abductietest uitgevoerd tijdens 1 tot 4 heuponderzoeken (gemiddeld 3,6) in de eerste 6 levensmaanden respectievelijk 51% en 90% is. Bij toepassing van deze test in de algemene populatie is de positief voorspellende waarde voor DDH 16%. | A213, blz95, 38 |
| 2 | Het is aannemelijk dat de sensitiviteit en specificiteit van de abductietest voor het opsporen van DDH (Graf type ll of hoger), toegepast door een klinisch specialist in een populatie van naar het ziekenhuis verwezen kinderen hoger is dan in de algemene populatie (sensitiviteit 42-78% en specificiteit 90-93%). Voor eenzijdige abductiebeperking zijn de sensitiviteit en specificiteit gunstiger dan voor tweezijdige abductiebeperking. | A275,78-81 |
| Beenlengte- en kniehoogteverschil | ||
| 2 | Het is aannemelijk dat bij een verschil in beenlengte vastgesteld tijdens 1 tot 4 heuponderzoeken (gemiddeld 3,6) in de eerste 6 levensmaanden de kans op een DDH circa 12 keer verhoogd is. Bij toepassing van deze test in de algemene populatie is de positief voorspellende waarde voor DDH 28%. | A213, blz 95, 38 |
| 2 | Het is aannemelijk dat de sensitiviteit en specificiteit van een verschil in kniehoogte vastgesteld tijdens 1 tot 4 heuponderzoeken (gemiddeld 3,6) in de eerste 6 levensmaanden respectievelijk 33% en 97% zijn. Bij toepassing van deze test in de algemene populatie is de positief voorspellende waarde voor DDH 28%. | A213, blz 95, 38 |
| Aantal screeningsmomenten | ||
| 3 | Er zijn aanwijzingen dat, indien er 3 tot 4 onderzoeksmomenten in de eerste 6 levensmaanden zijn, en kinderen met alleen risicofactoren bij 3 maanden aanvullend onderzoek krijgen, 50% tot 75% van de gevallen van DDH tussen 3 en 6 maanden worden vastgesteld. | B13, blz 86, 85 |
Aandachtspunten bij het uitvoeren van het lichamelijk onderzoek
Het heuponderzoek wordt uitgevoerd in een warme omgeving met warme handen, zodat de spieren van het kind zoveel mogelijk ontspannen zijn. Het onderzoek van het kind dient plaats te vinden op een vlakke, warme en stevige onderlaag, bijvoorbeeld een harde (yoga)mat van ongeveer 1 cm dik met daarop een handdoek; een zacht (aankleed)kussen dient te worden verwijderd. Het kind is volledig ontkleed en de luier is verwijderd. Het kind ligt ontspannen. De onderzoeker staat aan het voeteneind van het kind3,23.
Overige overwegingen
Neonataal onderzoek: handgrepen van Barlow en Ortolani
Kort na de geboorte kunnen de handgrepen van Ortolani en Barlow worden uitgevoerd voor de vroege opsporing van respectievelijk geluxeerde en luxeerbare heupen67. Deze methoden zijn vooral in de eerste 48 uur accuraat69. De handgrepen kunnen alleen in de eerste weken na de geboorte worden uitgevoerd68. Aangezien pasgeborenen pas na ongeveer 4 weken door de jeugdarts worden onderzocht, zijn de handgrepen van Ortolani en Barlow niet geschikt voor toepassing door de JGZ.
De handgrepen zijn gericht op het detecteren van abnormale beweeglijkheid van de heupkop ten opzichte van de heupkom en zijn dus tests voor instabiliteit3. In Nederland vindt volgens de NHG standaard ‘Zwangerschap en kraamperiode’72 direct na de geboorte geen onderzoek van de heupen plaats. Ook bij kinderen die zijn geboren in de tweede lijn vindt geen systematisch heuponderzoek plaats.
Waarde lichamelijk onderzoek 1-6 maanden
De waarde van de verschillende onderdelen van het lichamelijk onderzoek van de heupen apart en gezamenlijk als onderdeel van het protocol voor screening op DDH is beperkt. In overleg met de werkgroep is gekozen om inspectie van huidplooien in het bil- en liesgebied niet op te nemen in het verwijsprotocol, vanwege de lage positief voorspellende waarde.
Het onderzoek naar beenlengteverschil is bij jonge zuigelingen lastig; een vastgesteld verschil kan zowel op een verschil in lengte van het onderbeen als van het bovenbeen berusten. De literatuur geeft onvoldoende uitsluitsel over de testeigenschappen van onafhankelijk van elkaar uitgevoerd beenlengte- en kniehoogte-onderzoek. De werkgroep raadt aan om alleen een verschil in kniehoogte aan te houden als verwijsindicatie.
De wetenschappelijke onderbouwing voor afkapwaarden om te bepalen of sprake is van een abductiebeperking of een kniehoogteverschil is beperkt. Binnen de werkgroep is ervoor gekozen om te spreken van een afwijkend lichamelijk onderzoek wanneer sprake is van een abductiebeperking, d.w.z. een abductie < 70 graden, of een abductieverschil van ≥ 20 graden, en/of een duidelijk zichtbaar kniehoogteverschil.
Als men naar de waarde van het lichamelijk onderzoek van de heupen als geheel kijkt, dat wil zeggen onderzoek van abductie en kniehoogte gemiddeld 3,6 keer uitgevoerd in de leeftijd van 1 tot 6 maanden, blijkt dat van de honderd kinderen die men vanwege een afwijkend onderzoek verwijst er 83 geen DDH en slechts 17 wel DDH hebben (positief voorspellende waarde 17%). Oftewel, van de zes verwezen kinderen heeft 1 kind DDH. Een afwijkende abductietest heeft als enige indicatie voor verwijzing een matige voorspellende waarde (16%). De abductietest is bovendien bij circa de helft van de kinderen met een DDH niet afwijkend. Als onderdeel van het totale protocol maakt het de screening echter wel een stuk sensitiever.
Waarde screeningsprotocol 1-6 maanden
Het screeningsonderzoek dat de JGZ in Nederland uitvoert, bestaat naast het lichamelijk onderzoek van de heupen uit het identificeren van risicofactoren (familieanamnese, stuitligging). De werkgroep vindt dat dit protocol als geheel een zeer matige validiteit heeft: sensitiviteit 86%, specificiteit 82%83. Dit betekent dat bij toepassing in een algemene populatie zuigelingen, bij 14% van de kinderen met DDH de screeningstest niet positief is (dus geen vroege opsporing) en bij slechts 16% van de kinderen met een positieve screeningstest na aanvullend onderzoek daadwerkelijk de diagnose DDH wordt gesteld. Daarnaast wordt 1 op de 6 zuigelingen zonder DDH op basis van de screeningstest verwezen, en ondergaat dus ten onrechte aanvullend onderzoek. Vanwege de beperkte invasiviteit van het aanvullend onderzoek (echografie) dat na een positieve screeningsuitslag moet plaatsvinden, raadt de werkgroep aan de huidige screening voorlopig te blijven uitvoeren.
Voetafwijkingen
In de richtlijn primaire idiopathische klompvoet voor orthopeden87 is geconcludeerd dat er een verhoogd risico op DDH bestaat bij kinderen met klompvoeten. Op basis van deze conclusie is in de betreffende richtlijn de aanbeveling opgenomen dat kinderen met idiopathische klompvoet gescreend worden op DDH door middel van echo of röntgenonderzoek. In de literatuursearch (2000-2012) ontbrak de recente review en meta-analyse van Ibrahim uit 201540. Deze studie van Ibrahim toonde aan dat er geen verband bestaat tussen voetafwijkingen en DDH, en was doorslaggevend in de beslissing voetafwijkingen in deze JGZ-richtlijn niet op te nemen als verwijscriterium voor beeldvormend onderzoek.
Wie voert het lichamelijk onderzoek uit?
Er is geen literatuur over wie het lichamelijk onderzoek het beste kan uitvoeren. In de praktijk vindt het lichamelijk onderzoek van de heupen vrijwel overal plaats door een jeugdarts, soms door een verpleegkundig specialist. Beiden hebben een gedegen opleiding, zowel gericht op uitvoering van het onderzoek als op kritische interpretatie van de resultaten. Vanwege de matige testeigenschappen van het heuponderzoek raadt de werkgroep aan het onderzoek door een jeugdarts of verpleegkundig specialist te laten uitvoeren.
Echografie
In diverse Europese landen (Duitsland, Oostenrijk) wordt in de neonatale periode gescreend m.b.v. de handgrepen van Barlow en Ortolani in combinatie met echografische screening (bij alle kinderen of alleen bij kinderen met risicofactoren). Een Cochrane review concludeerde in 2013 dat o.b.v. de beschikbare evidentie geen aanbevelingen kunnen worden gegeven voor screening met behulp van echografie; deze review beperkte zich echter tot pasgeborenen in de eerste 6 weken88.
De projectgroep voerde een korte evaluatie uit van de beschikbare literatuur over de waarde van echografie als methodiek voor screening op DDH door de JGZ. In de afgelopen 15 jaar zijn in Nederland twee studies naar echografische screening in de tweede tot vierde levensmaand verricht (Soundchec 1 en 2). De resultaten waren niet eenduidig. Hoewel de resultaten van de eerste kosteneffectiviteitsstudie veelbelovend waren89 bracht een bredere implementatie van de methodiek in de praktijk van de JGZ de nodige problemen aan het licht90. Allereerst waren er forse verschillen in opkomstpercentage voor de screening. Verder leidde de uitvoering van de heupechografie door een beperkt aantal, speciaal opgeleide, echografisten (jeugdartsen, jeugdverpleegkundigen, radiologisch laboranten) tot grote variatie in het aantal opgespoorde gevallen van DDH (3,6% in stedelijke regio vs. 10,2% in plattelandsregio). Deze verschillen konden niet worden verklaard. Ouders bleken overigens zeer tevreden over de echografische screening91.
De US Preventive Services Task Force voerde in 2006 een review uit88,92 naar de waarde van screening op DDH in de periode 0-6 maanden; de conclusie was dat de voordelen van screening op DDH (lichamelijk onderzoek en/of echografie) niet duidelijk zijn. Mede gebaseerd hierop adviseren zowel de Canadian Task Force on Preventive Care68 als de American Academy of Pediatrics (AAP)93 om geen algemene echografische screening te implementeren.
Ga verder naar de onderbouwing van de verschillende protocollen, of naar thema 2: Communicatie tussen ouders en JGZ-professionals.